osteoporos
och Martina Feichter, medicinsk redaktör och biologSophie Matzik är frilansskribent för medicinska team.
Mer om -experternaMartina Feichter studerade biologi med ett valbart ämne apotek i Innsbruck och fördjupade sig också i en medicinsk växts värld. Därifrån var det inte långt till andra medicinska ämnen som fortfarande fängslar henne till denna dag. Hon utbildade sig till journalist vid Axel Springer Academy i Hamburg och har arbetat för sedan 2007 - först som redaktör och sedan 2012 som frilansskribent.
Mer om -experterna Allt -innehåll kontrolleras av medicinska journalister.
Osteoporos (benförlust) är en av de viktigaste vanliga sjukdomarna. Miljoner människor i Tyskland lider av det, särskilt äldre kvinnor. Hos de drabbade bryts benämnet alltmer ner. Detta gör benen mer och mer instabila och sköra. Läs allt du behöver veta om orsaker, symptom, terapi och förebyggande av osteoporos här!
ICD -koder för denna sjukdom: ICD -koder är internationellt erkända koder för medicinska diagnoser. De finns till exempel i läkarbrev eller på intyg om arbetsoförmåga. E24M81M80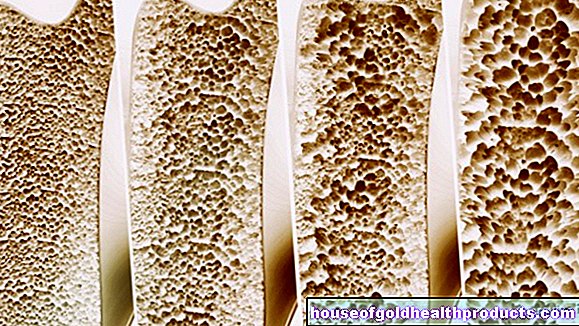
Kort överblick
- Vad är osteoporos? Metabolisk sjukdom i benen där mer och mer benvävnad bryts ner (benförlust). Detta gör det lättare för benen att bryta.
- Symtom: ofta inga symtom först. Under den fortsatta kursen, ihållande smärta som ryggsmärta, benbrott vid mindre skador eller utan uppenbar anledning (spontana frakturer), ökad böjd rygg ("änkepuckel") och minskande kroppsstorlek.
- Orsaker: Primär osteoporos uppstår vid ålderdom och efter klimakteriet (brist på östrogen!). Sekundär osteoporos är resultatet av andra sjukdomar eller medicinering (hypertyreoidism, kortison, etc.).
- Behandling: icke-läkemedelsåtgärder såsom adekvat träning (sport, sjukgymnastik) och korrekt kost; Kalcium- och vitamin D -tillskott; Osteoporosläkemedel (bisfosfonater etc.); Behandling av underliggande sjukdomar (för sekundär osteoporos); möjligen operation för brutna ben
- Prognos: Hittills finns det inget botemedel mot osteoporos. Ännu viktigare är tidig diagnos och behandling. Annars fortsätter benförlusten att utvecklas. Detta innebär då ökande smärta och ökade benfrakturer.
Vad händer med osteoporos?
Ben består av två grundläggande byggstenar:
- ett speciellt tyg som ger dem form och stabilitet (matris)
- olika mineraler som lagras i matrisen (främst kalcium och fosfat). De kondenserar och stärker strukturen.
Benen ständigt byggs om för att anpassa sig till förändrade krav. Upp till omkring 35 års ålder byggs vanligtvis mer benmassa upp än bryts ner. Från 35 års ålder dominerar och accelererar gradvis benförlusten med åldern. Friska äldre förlorar cirka 0,5 till 1 procent av sin benmassa varje år.
Denna normala benmetabolism kan störas av en mängd olika influenser. Till exempel brist på kalcium, brist på träning och hormonrelaterade sjukdomar kan orsaka att benbildning hämmas och / eller att benförlust främjas. Som ett resultat krymper benmassan - osteoporos utvecklas. Äldre drabbas främst. I extrema fall kan patienter förlora upp till sex procent av sin benmassa per år!
Så förändras benet vid osteoporos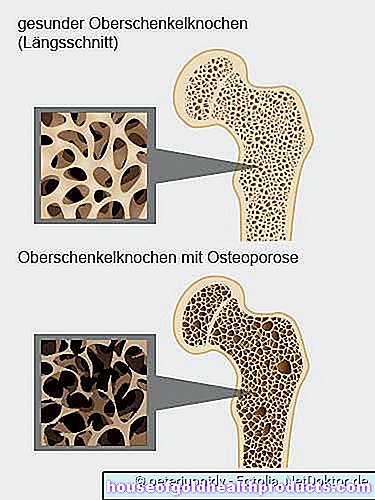
Osteoporos: Vem påverkar det?
Osteoporos uppträder vanligtvis vid ålderdom. I Tyskland har cirka en fjärdedel av alla över 50 år osteoporos. Det är cirka 7,8 miljoner människor.
-
"Styrketräning stärker benen"
Tre frågor för
Prof. Dr. med. Dietmar Daichendt,
Allmänläkare och osteolog -
1
Är osteoporos överhuvudtaget en sjukdom?
Prof. Dr. med. Dietmar Daichendt
Ja, benförlust har förklarats av WHO (Världshälsoorganisationen) vara en av de tio viktigaste utbredda sjukdomarna i västvärlden. Det drabbar mycket fler kvinnor än män. Som en försiktighetsåtgärd rekommenderas en bestämning av bentäthet för kvinnor i åldern 55 år och äldre och män i åldern 60 år för att kunna vidta motåtgärder i god tid. Men: inte alla får osteoporos. Det beror till stor del på genetiska och hormonella faktorer samt livsstilsvanor.
-
2
Varför är träning så viktigt vid osteoporos?
Prof. Dr. med. Dietmar Daichendt
Eftersom rörelse, särskilt fysisk ansträngning, överför muskelkraften som utövas till periosteum via senorna. Detta i sin tur överför stimulansen till den beniga cortexen och stärker den. Styrketräning har en positiv effekt på benbenen, men tyvärr inte på insidan av benet. Dess tillstånd är till stor del beroende av hormonerna östrogen (hos kvinnor) och testosteron (hos män). Rörelse kan därför åtminstone delvis hjälpa till att stabilisera benen.
-
3
I vilken utsträckning måste jag anpassa min livsstil om jag har osteoporos?

Prof. Dr. med. Dietmar Daichendt
Som nämnts, styrketräning, drick kalciumrikt mineralvatten - detta är en av de hälsosammaste källorna till kalcium - och ofta i solen för att suga upp D -vitamin. Båda är viktiga för benstyrkan. Det finns dock bara ett fåtal personer som använder solsken ensam för att höja D -vitaminhalten tillräckligt. Det är därför D -vitamin också är användbart som kosttillskott. Ett blodprov kan avgöra om detta är nödvändigt.
-
Prof. Dr. med. Dietmar Daichendt,
Allmänläkare och osteologProf. Daichendt driver "Osteoporoscenter" i München, det första uteslutande fokus på osteoporos som grundades i Tyskland.
Det är skillnad mellan könen: Ungefär var tredje kvinna efter klimakteriet och var femte äldre man drabbas av benförlust.
Nästan alla patienter (95 procent) har det som kallas primär osteoporos: Det orsakas antingen av brist på östrogen efter klimakteriet (hos kvinnor) eller av ökad benförlust vid ålderdom (båda könen).
Endast hos några få osteoporospatienter (5 procent) är benförlust resultatet av andra sjukdomar eller medicinering (sekundär osteoporos). Mer än hälften av de drabbade är män.
Särskild form: övergående osteoporos
En speciell form av sjukdomen är den så kallade övergående osteoporosen. Särskilt medelålders män lider av det. Men kvinnor under graviditetens sista trimester påverkas också oftare.
Övergående osteoporos är en snabbt framsteg, smärtsam nedbrytning av ben nära lederna. Vanligtvis påverkas höftleden. Patienterna har svår smärta i leden. Detta är också begränsat i sin rörlighet.
Övergående osteoporos kan tydligt diagnostiseras med magnetisk resonanstomografi (MRT). I närheten av leden kan omfattande svullnad (ödem) i benmärgen detekteras. Övergående osteoporos ses som en reaktion på detta lokala benmärgsödem. Det är därför det också kallas benmärgsödemssyndrom.
Vad som egentligen utlöser utvecklingen av övergående osteoporos är inte känt. Cirkulationsstörningar i benen, överbelastning av höftlederna och trauma (t.ex. fall på höften) diskuteras.
Den viktigaste terapeutiska åtgärden är att helt avlasta den drabbade leden.Sedan läker sjukdomen i de flesta fall spontant inom flera månader (förutsatt att det inte finns några komplikationer som ett brutet ben). Smärtan kan lindras med medicinering (t.ex. ibuprofen).
Enligt nuvarande kunskap leder övergående osteoporos inte till permanenta (kroniska) symtom.
Osteoporos: symptom
Osteoporos utvecklas vanligtvis långsamt. I början har de drabbade i allmänhet inga klagomål. Först i den fortsatta kursen uppstår smärta, till exempel ryggont och knäsmärta. De är ofta inte erkända som det första symptomet på osteoporos.
Vissa patienter har också frakturer: de är ofta resultatet av mindre skador. Även ett litet, ofarligt fall kan resultera i en bruten underarm. Spontana frakturer utan uppenbar anledning är också möjliga första symptom på osteoporos.
I det avancerade stadiet av osteoporos uppstår frakturer oftare utan orsak. Typiska benskörhetssymtom är ofta brutna ben nära höfterna (såsom lårbenshalsfrakturer), frakturer i över- och underarm och kotkropp (ryggradskroppsfraktur).
Ryggradsfrakturer
Ibland kollapsar ryggradsorganen långsamt vid osteoporos. De drabbade märker ofta ingenting. Dessa "krypande pauser" orsakar ingen smärta. Som ett resultat känns de ofta inte igen och lämnas obehandlade. Men de får kroppen att minska i storlek. Om det finns flera ryggradsfrakturer kan det till och med krympa med flera centimeter! Dessutom kan en böjd rygg utvecklas ("änkens puckel").
Akuta ryggradsfrakturer är också möjliga tecken på osteoporos. I motsats till krypande frakturer förekommer smärta här, och det gör det tydligt. Dessutom är rörligheten väsentligt begränsad i vardagen.
I allmänhet kan följande symtom indikera ryggradsinvasioner:
- svår, lokal, stickande till brännande ryggont
- ihållande ryggont
- Minska i höjd
- Hunchback
Femoral nackfraktur
Lårbenshalsfrakturer är bland de allvarligaste komplikationerna av osteoporos. Symtom som svår smärta i höftleden och en felaktig inriktning av det drabbade benet indikerar en sådan femoral nackfraktur. Dessutom kan den drabbade höftleden inte längre laddas.
Ond cirkel
För varje brutet ben ökar risken för ytterligare frakturer. Av rädsla för förnyade frakturer blir osteoporospatienter ofta osäkra och oroliga när de går och försörjer sig ofta. Detta ökar risken att falla.
Dessutom minskar muskelstyrkan med åldern. Dessutom kan många äldre svårare höra och se. Detta påverkar balansen, vilket ökar risken för att falla. Detta ökar risken för frakturer ytterligare. De drabbade hamnar i en ond cirkel av rädsla och osäkerhet, ökad risk att falla och nya benfrakturer, vilket ytterligare tänder rädslan.
Osteoporos: orsaker och riskfaktorer
Det finns i princip två grupper av osteoporos: primär osteoporos och den mycket sällsynta sekundära osteoporosen.
Primär osteoporos: orsaker
Primär osteoporos förekommer hos kvinnor efter klimakteriet och i båda könen vid en äldre ålder:
Benförlust efter klimakteriet (postmenopausal osteoporos) är hormonell: de kvinnliga könshormonerna (östrogener) reglerar bildandet och effekten av kalcitonin och vitamin D. Dessa två hormoner är viktiga för att bygga ben. Under klimakteriet minskar produktionen av östrogen. Det är därför många kvinnor utvecklar benförlust efter sin senaste menstruation (klimakteriet).
Könshormoner (som testosteron) är också viktiga för benmetabolism hos män. Men de slutar inte producera testosteron i medelåldern. Det är därför osteoporos är mindre vanligt hos män än hos kvinnor.
När vi blir äldre förlorar alla alltmer benmassa. Detta kan orsaka osteoporos hos både män och kvinnor. Läkare talar om senil osteoporos här.
Sammantaget gynnar olika riskfaktorer utvecklingen av osteoporos. Dieter som inte är särskilt benvänliga (t.ex. kalciumfattig kost) och brist på träning är de första som nämns här.
En näringsbrist på kalcium och D -vitamin leder till benförlust, särskilt från 70 års ålder. Överdriven kost, överdriven kaffekonsumtion, missbruk av laxermedel och för mycket fosfat i maten gör att benen inte får tillräckligt med kalcium och D -vitamin. Detta främjar osteoporos.
Överdriven alkohol- och nikotinkonsumtion anses också vara riskfaktorer för benförlust.
Dessutom förekommer osteoporos oftare i vissa familjer. Experter misstänker därför att genetiska faktorer också spelar en roll.
Sekundär osteoporos: orsaker
I motsats till primär osteoporos är sekundär osteoporos resultatet av andra sjukdomar eller behandling av dem (medicinering).
Till exempel kan sekundär osteoporos orsakas av för mycket kortison i kroppen. Ett sådant överskott av kortison beror antingen på sjukdomar som Cushings syndrom eller från långtidsbehandling med kortison.
En överaktiv sköldkörtel (hypertyreoidism) kan också utlösa osteoporos: överskottet av sköldkörtelhormoner påskyndar ämnesomsättningen och främjar bennedbrytning. Om bisköldkörteln är överaktiv är osteoporos också vanligt. Detta beror på att för mycket bisköldkörtelhormon frigörs. Detta hormon är en antagonist av kalcitonin och D -vitamin: Det frigör kalcium från benen och främjar därmed nedbrytning.
Andra sekundära orsaker till osteoporos är:
- hormonrelaterade sjukdomar som underaktiva könskörtlar (äggstockar, testiklar), överaktiv binjurebark, typ 1-diabetes
- Mage- och tarmsjukdomar som Crohns sjukdom, ulcerös kolit, laktosintolerans (laktosintolerans), celiaki: användningen av viktiga näringsämnen som kalcium försämras.
- maligna tumörer (såsom benmetastaser)
- Svår kronisk njursvikt (njursvikt): Kroppen utsöndrar mycket kalcium. Så att kalciumnivån i blodet inte sjunker för mycket, extraheras kalcium från benen och absorberas i blodet.
- Inflammatoriska reumatiska sjukdomar som reumatoid artrit ("reumatism")
- andra sjukdomar som anorexi eller levercirros (undernäring främjar osteoporos)
- Medicinering: Förutom kortison kan andra läkemedel också främja osteoporos, till exempel antikonvulsiva medel (antiepileptika), cyklosporin (efter organtransplantationer, för hudsjukdomar etc.), heparin (långtidsbehandling för att förhindra trombos) och vissa hormonbehandlingar (t.ex. vid prostatacancer).
Osteoporos: undersökningar och diagnos
Vid minsta misstanke om osteoporos som ett brutet ben utan uppenbar anledning (spontan fraktur) bör du uppsöka läkare. Ju tidigare benförlusten behandlas, desto snabbare kan sjukdomsutvecklingen stoppas. Dessutom rekommenderas en grundläggande diagnos av osteoporos för alla personer med ökad risk för benfrakturer. Den består av flera delar:
Läkar-patient konversation
Först kommer läkaren att samla patientens medicinska historia (anamnes) i samtal med patienten. Läkaren frågar om patientens allmänna tillstånd. Han frågar också om det finns några klagomål eller begränsningar i vardagen. Dessa inkluderar till exempel ryggsmärta, svårigheter att gå i trappor, lyfta tunga föremål eller smärta när du springer länge.
Information om eventuella brutna ben eller fall i det förflutna är också viktig för läkaren. Dessutom frågar läkaren om patienten lider av en sjukdom eller använder medicin.
Fysisk undersökning
Detta följs av en fysisk undersökning. Läkaren mäter också patientens längd och vikt.
Tester används för att kontrollera fysisk kondition och rörlighet. Ett exempel är proceduren "timed-up-and-go":
Därmed stoppar läkaren den tid det tar patienten att resa sig från en stol, gå tio fot, vända sig om, gå tillbaka och sätta sig ner igen. Han kan också använda alla gånghjälpmedel som han annars använder i vardagen.
Om patienten tar mer än 30 sekunder för att slutföra uppgiften, är hans rörlighet sannolikt försämrad. Då finns det en ökad risk att falla.
Mätning av bentäthet
En annan viktig komponent i osteoporosdiagnosen är bentäthetsmätning (osteodensitometri, DXA -mätning). Med hjälp av lågdosröntgen bestäms bentätheten i ländryggen, hela lårbenet och lårbenshalsen. Mätvärdena (T -värden) jämförs med de typiska medelvärdena i respektive åldersgrupp. Om de är 2,5 enheter eller mer under de ålderstypiska medelvärdena, uppfylls definitionen av osteoporos: patienten har benförlust.
Totalt sett skiljer Världshälsoorganisationen (WHO) mellan fyra stadier av benförlust, beroende på T -värdet för bentäthetsmätningen:
- Grad 0: osteopeni. I detta inledande skede av osteoporos reduceras mineralinnehållet i benen med ett värde av 1 till 2,5.
- Grad 1: osteoporos. Mineralinnehållet i benen minskas med mer än 2,5. Det finns dock inga brutna ben (frakturer).
- Grad 2: Manifest osteoporosis. Det uppstår när benmineralinnehållet reduceras med mer än 2,5 och patienten redan har haft en till tre ryggradsfrakturer.
- Grad 3: avancerad osteoporos. Alla patienter som har benmineralinnehåll mer än 2,5 enheter under genomsnittet och som har flera (multipla) ryggradsfrakturer har avancerad osteoporos.
Röntgenundersökning
Eventuella brutna ben (frakturer) kan ses på en röntgen. Bland annat förekommer ofta ryggradsfrakturer vid osteoporos. De kan uppstå från en engångshändelse (t.ex. fall) eller vara ett resultat av långvariga, subliminella mekaniska påverkan.
I det andra fallet finns det krypande raster. De får ryggraden i fråga att deformeras. Experter kallar detta sintring eller krypdeformation. Följande gäller: ju starkare deformation, desto mer uttalad osteoporos. Detta kan fastställas genom att mäta ryggkroppshöjderna mellan den fjärde bröstkotan och den femte ländkotan med hjälp av röntgenstrålar. Det uppmätta värdet (vertebral deformitetspoäng) visar hur uttalad osteoporosen är.
Blodprov
Som en del av diagnosen osteoporos undersöks också patientens blod. Å ena sidan tas ett blodtal. Andra parametrar bestäms också, till exempel lever- och njurvärden samt kalcium- och fosfatnivåer. Huvudsyftet med undersökningen är att klargöra möjliga orsaker till sekundär osteoporos.
Blodvärdena hjälper också läkaren att planera behandlingen: om till exempel kalciumhalten i blodet är mycket låg får patienten inte behandlas med vissa osteoporosmedicinering.
Grundläggande diagnos av osteoporos: vem rekommenderas det för?
En grundläggande diagnos av osteoporos bör utföras hos alla personer med ökad risk för benfrakturer. Dessa riskgrupper inkluderar i allmänhet kvinnor och män över 70 år.
Ett klargörande av osteoporos rekommenderas också för personer över 50 år som har ett brett spektrum av riskfaktorer för osteoporosrelaterade frakturer. Dessa inkluderar till exempel:
- Vertebral kroppsfrakturer efter mindre skador (som att falla från stående position)
- lårbensfraktur nära höften hos mor eller far
- Orörlighet, till exempel på grund av lång sängstöd eller gips efter operationer eller olyckor
- Undervikt (kroppsmassindex under 20), viktminskning och anorexi (anorexia nervosa)
- Rökning och kronisk obstruktiv lungsjukdom (KOL)
- hög alkoholkonsumtion
- hormonrelaterade sjukdomar som Cushings syndrom, hypertyreoidism, brist på tillväxthormon på grund av en dysfunktion i hypofysen (hypofysen), diabetes (diabetes mellitus typ 1 och typ 2)
- reumatologiska sjukdomar (reumatoid artrit, systemisk lupus erythematosus, ankyloserande spondylit)
- Magtarmkanalen såsom celiaki, inklusive magkirurgi (helt eller delvis avlägsnande av magen)
- neurologiska / psykiatriska sjukdomar som epilepsi, schizofreni, Alzheimers, Parkinsons, stroke, depression
- Hjärtsvikt (hjärtsvikt)
- alkoholrelaterad leversjukdom
- vissa mediciner som högdos kortison, antikonvulsiva medel (antiepileptika), antidepressiva medel, glitazoner (för typ 2-diabetes), aromatashämmare (för bröstcancer), antihormonbehandling mot prostatacancer, opioider (starka smärtstillande medel)
Ytterligare utredningar
Förutom den grundläggande diagnosen osteoporos kan läkaren i vissa fall utföra ytterligare undersökningar. Ibland är till exempel datortomografi (CT) eller magnetisk resonansavbildning (MRI) nödvändig för att utesluta andra möjliga orsaker till patientens symptom. Dessa avbildningsprocedurer kan också vara viktiga för terapiplanering, till exempel om en benfraktur först måste klargöras mer exakt.
I sällsynta fall kommer läkaren att ta ett prov av benvävnaden (benbiopsi). Det undersöks närmare i laboratoriet. Detta kan till exempel vara till hjälp om de andra undersökningarna bara har gett oklara fynd.
Osteoporos: behandling
Osteoporosterapin består av flera komponenter. Den är individuellt anpassad för patienten. Vid planering av terapi tar läkaren bland annat hänsyn till vad som utlöste benförlusten och hur uttalad den är.
Allmän information om osteoporosbehandling
De viktigaste grundläggande åtgärderna för någon osteoporosbehandling inkluderar tillräcklig träning och korrekt näring. Vid behov ges patienten ytterligare medicin för att bekämpa benförlust.
Fallförebyggande är också viktigt: osteoporospatienter bryter lätt benen. Här är några tips för att minska risken för fall och olyckor:
- Lägenheten ska vara tillräckligt upplyst och inredd på ett sådant sätt att det inte är så lätt att snubbla och falla. Ta till exempel bort snubbelrisker som glidande mattor och exponerade kablar.
- Om ögonen hänger ska patienterna bära lämpliga visuella hjälpmedel.
- Högklackade skor och skor med släta sulor är olämpliga. Platta skor med halkfria sulor är mer lämpligt.
- Om möjligt bör osteoporospatienter inte ta mediciner som begränsar vakenhet och förmåga att reagera. Dessa inkluderar sömntabletter, allergidroger och antidepressiva medel.
Vid sekundär osteoporos till följd av en annan sjukdom (t.ex. hypertyreoidism) måste denna underliggande sjukdom behandlas. Annars kanske osteoporosbehandlingen inte ger önskad framgång.
Om vissa läkemedel har utlöst sekundär benskörhet bör man om möjligt byta till "mer benvänliga" preparat - det vill säga till läkemedel som har en mindre negativ effekt på bentätheten. Detta rekommenderas till exempel för kvinnor som behandlas med glitazoner för typ 2 -diabetes.
Rörelse som en benskörhetsterapi
Med regelbunden träning kan du både förebygga och behandla benförlust. Det är mycket viktigt att välja rätt träningsform eller sport.
Först och främst finns det inget behov av tävlingsidrott för osteoporosbehandling! Effektiv osteoporosbehandling börjar med att ta vanliga promenader, till exempel. Detta främjar benbildning och hämmar bennedbrytning. Lätt löpträning som jogging eller promenader är också mycket effektivt.
Simning rekommenderas också som en behandling för osteoporos. En halvtimme tillbaka eller simning av bröstsim två gånger i veckan är perfekt. Här tränas även andra muskelgrupper än när man går, till exempel ryggmusklerna.
Vattenaerobik och lättviktsträning är också lämpliga för behandling av osteoporos. Du kan göra gymnastik utanför poolen och enkla osteoporosövningar hemma på egen hand. Även här kan du uppnå goda effekter med ett halvtimmes träningspass två gånger i veckan. Tips för lämpliga övningar kan fås från din läkare, sportmedicinsk specialist eller i en speciell idrottsgrupp för osteoporospatienter, till exempel.
I allmänhet gäller följande: Diskutera med din läkare vilken typ av träning och / eller typ av sport och vilken träningsintensitet som är mest vettig i ditt fall.
Kost som osteoporosbehandling
Varje osteoporosbehandling inkluderar - förutom tillräcklig träning - också rätt kost. Här är de viktigaste tipsen:
Ät en balanserad diet. Se till att du förser din kropp med tillräckligt med kalcium. Mineralet är viktigt för friska, starka ben. Vuxna bör lägga till 1000 milligram kalcium i kroppen varje dag med sin kost. Det finns främst i mejeriprodukter, men finns också i gröna grönsaker som spenat och broccoli och i vissa typer av mineralvatten.Kalcium tillsätts också till vissa livsmedel, till exempel juicer.
Vissa patienter kan inte vara säkra på att de får i sig tillräckligt med kalcium från kosten. Då kommer läkaren också att förskriva kalciumtillskott (t.ex. brustabletter).
Förutom kalcium är D -vitamin också mycket viktigt för osteoporospatienter (och andra människor): Det säkerställer att kroppen kan ta upp kalcium från tarmarna och bygga in det i benen. Bra matkällor för D-vitamin är fet fet fisk, ägg, smör och mjölk.
Dessutom bör du regelbundet utsätta din hud för solljus: Med hjälp av UV -ljus kan kroppen producera D -vitamin själv. Med denna egenproduktion täcker han till och med de flesta av sina behov. På sommaren bör du spendera 5 till 15 minuter i solen varje dag, på våren och hösten 10 till 25 minuter. Det räcker med att ha ansikte och händer "bestrålade". Beroende på temperaturen kan du låta solen verka på dina otäckta armar och ben.
Ofta ordinerar läkare också D -vitamintillskott för osteoporos. Detta för att säkerställa utbudet. Sådana preparat är särskilt användbara för patienter med hög risk för fallande eller brutna ben som inte utsätts för mycket solljus. Den dagliga dosen är 800 till 1 000 internationella enheter (IE) vitamin D3.
För fasta ben krävs också fosfat, men i rätt proportion till kalciumintaget. Ett överskott av fosfat binder kalcium så att det inte längre kan byggas in i benen. Du bör därför undvika livsmedel och drycker som är rika på fosfat, till exempel kött, korv, bearbetad ost och coladrycker.
Fosfater kan identifieras i ingrediensförteckningen på livsmedels- och dryckesförpackningar med siffrorna E 338-341 och E 450.
Läkemedel mot osteoporos
Om osteoporospatienter löper hög risk för frakturer kommer läkaren också att ordinera läkemedelsbehandling för osteoporos. Följande aktiva ingredienser är tillgängliga:
- Bisfosfonater: Bisfosfonater som alendronat och zoledronat är förstahandsvalet för osteoporosbehandling. De förhindrar överdriven benförlust och stärker kvarvarande benmassa. Bisfosfonater tas i tablettform dagligen, veckovis eller månadsvis eller ges i form av injektioner eller infusioner.
- Selektiva östrogenreceptormodulatorer (SERM): Den representativa raloxifen från denna grupp av aktiva ingredienser är godkänd för osteoporosbehandling. Det binder till speciella dockningsplatser (receptorer) som faktiskt är avsedda för östrogener och hämmar därmed bennedbrytning. Raloxifen tas dagligen som en tablett.
- Strontiumranelat: Denna aktiva ingrediens hämmar också bennedbrytning och ökar också aktiviteten hos de benbyggande cellerna. Det tas dagligen som en pulverlösning.
- Teriparatid: Teriparatid är ett derivat av kroppens eget hormon bisköldkörtelhormon. Det främjar benbildning och bildandet av nya benstrukturer. Den aktiva ingrediensen injiceras under huden en gång om dagen.
- Denosumab: Denosumab är en så kallad monoklonal antikropp. Det ingriper i benmetabolismen och hämmar de bennedbrytande cellerna (osteoklaster). Denosumab ges som en injektion under huden.
I enskilda fall kan andra läkemedel användas för osteoporosbehandling, till exempel kvinnliga könshormoner eller kalcitonin.
Smärthantering
Läkaren kan initiera lämplig smärtbehandling för smärta i samband med osteoporos. Smärtstillande medel från gruppen icke-steroida antiinflammatoriska läkemedel (NSAID) som ibuprofen, acetylsalicylsyra (ASA) eller diklofenak används ofta. Om smärtan är svår kan läkaren också ordinera så kallade opiater. I vissa fall är andra mediciner som muskelavslappnande medel (muskelavslappnande) användbara.
Sjukgymnastiska åtgärder hjälper ofta mot osteoporosvärk. Dessa inkluderar till exempel kall- eller värmebehandlingar, massage eller akupunktur. Hos vissa patienter kan symtomen lindras tillräckligt. För andra kan sjukgymnastik komplettera smärtstillande behandling.
Vid långvarig smärta till följd av ryggkotfrakturer kan läkaren också ordinera en halvelastisk korsett för patienten.
kirurgi
Vid ryggradsbrott i ryggraden kan ett kirurgiskt ingrepp vara användbart. I det som kallas vertebroplastik applicerar kirurgen bencement på den trasiga kotkroppen. Detta stabiliseras som ett resultat. Vid en kyphoplastik expanderas först kotkroppen med en liten ballong. Detta kan räta ut benet lite och gör det också lättare att sätta in cement.
Andra benfrakturer på grund av osteoporos kräver också ibland operation. Till exempel får vissa patienter en artificiell höftled efter en femoral nackfraktur.
Fler tips om osteoporosbehandling
- Undvik att vara underviktig.
- Undvik nikotin och alkohol.
- Var uppmärksam på ryggvänligt beteende i vardagen (till exempel upprätt sittställning, regelbunden förändring av sittställning, ingen tung belastning, ingen böjande hållning när du gör hushållsarbete, byter hängande madrasser).
Det är också bra att gå med i en stödgrupp för osteoporospatienter. Sådana grupper erbjuder råd, hjälp och utbyte med andra patienter. Dra nytta av detta erbjudande om du har möjlighet!
Osteoporos: sjukdomsförlopp och prognos
Osteoporos har ännu inte botats. Det är desto viktigare att känna igen och behandla dem så tidigt som möjligt. För utan behandling går osteoporos vidare och längre. Patienter lider alltmer av benvärk (som rygg- eller nacksmärta). Frakturerna ökar. Många människor har svårt att återhämta sig efter svåra frakturer, särskilt i ålderdom.
Lårbenshalsfrakturen är särskilt fruktad. Det kan leda till allvarliga komplikationer och sekundära sjukdomar som återblödning och sårläkningsstörningar. Den nödvändiga operationen (t.ex. användning av en artificiell höftled) medför ytterligare risker för de drabbade. Många av de äldre patienterna kan bara flytta i begränsad omfattning efteråt eller till och med bli vårdhem. Cirka 10 till 20 procent av alla patienter med lårbenshalsfraktur dör av sekundära sjukdomar eller riskerna med operation.
Osteoporos: förebyggande
Alla som vill förebygga osteoporos bör minimera de kända riskfaktorerna. Dessa inkluderar till exempel brist på motion och brist på kalcium och vitamin D. Här är de viktigaste tipsen:
- Ät en kalciumrik kost med mejeriprodukter och kalciumrikt vatten. Vuxna bör konsumera 1000 till 1500 milligram kalcium per dag.
- Ät mat som innehåller mycket D-vitamin, till exempel fet fet fisk (som sill), fiskolja och äggulor regelbundet.
- Utsätt ditt ansikte och händer (och om möjligt andra otäckta delar av kroppen) regelbundet för solljus: fem till 15 minuter om dagen på sommaren, tio till 25 minuter om dagen på våren och hösten. Då kan kroppen täcka en stor del av sina D -vitaminbehov genom att producera själva vitaminet.
- Undvik mat som innehåller mycket fosfat. De hämmar absorptionen av kalcium i tarmarna och främjar frisättning av kalcium från benen. Kött- och korvprodukter, bearbetad ost och coladrycker är till exempel rika på fosfater.
- Undvik tobak och alkohol och drick inte för mycket kaffe. Dessa lyxiga livsmedel är också dåliga för benen.
- En annan viktig komponent i förebyggande av osteoporos är regelbunden träning. Var fysiskt aktiv regelbundet, gärna flera gånger i veckan. Det stärker benen.
Ytterligare information
Riktlinjer:
- Riktlinje "Profylax, diagnos och behandling av osteoporos" från paraplyorganisationen för de tysktalande vetenskapliga osteologiska föreningarna e.V.
Självhjälpsgrupper:
- Självhjälpsgrupper för osteoporos Dachverband e.V.: Http://www.osd-ev.org/