Kronisk pankreatit
och Carola Felchner, vetenskapsjournalistDr. med. Julia Schwarz är frilansskribent på medicinska avdelning.
Mer om -experternaCarola Felchner är frilansskribent på medicinska avdelning och certifierad utbildnings- och näringsrådgivare. Hon arbetade för olika specialtidningar och onlineportaler innan hon blev frilansjournalist 2015. Innan hon började sin praktik studerade hon översättning och tolkning i Kempten och München.
Mer om -experterna Allt -innehåll kontrolleras av medicinska journalister.Kronisk pankreatit är en återkommande inflammation i bukspottkörteln. I upp till 80 procent av fallen orsakas det av överdriven alkoholkonsumtion. Typiska symptom inkluderar bältesformad övre buksmärta, viktminskning, matsmältningsbesvär och nedsatt blodsockersreglering. Här kan du läsa allt du behöver veta om kronisk pankreatit.
ICD -koder för denna sjukdom: ICD -koder är internationellt erkända koder för medicinska diagnoser. De finns till exempel i läkarbrev eller på intyg om arbetsoförmåga. K86

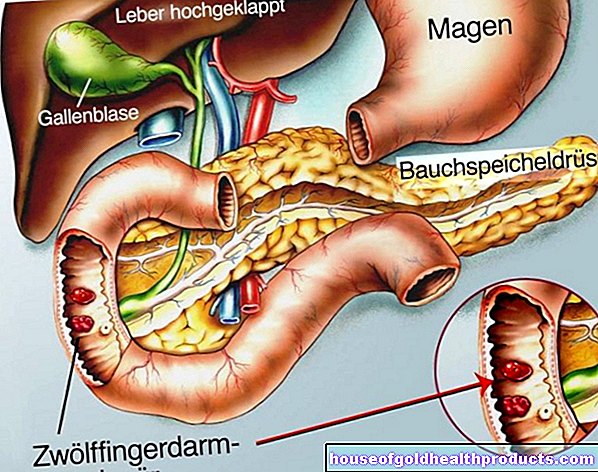
Kronisk pankreatit: beskrivning
Kronisk pankreatit är en ständigt återkommande inflammation i bukspottkörteln. Som ett resultat kan det sjuka organet allt mindre utföra sina uppgifter - det vill säga att producera matsmältningsenzymer och viktiga hormoner (t.ex. insulin). Detta begränsar alltmer livskvaliteten för de drabbade. Dessutom minskar kronisk pankreatit väsentligt livslängden.
I Tyskland diagnostiseras 1 500 till 8 000 personer nyligen med kronisk pankreatit varje år. Sjukdomen uppträder ofta under det tredje och fjärde decenniet av livet. Långsiktig alkoholkonsumtion är vanligtvis orsaken. Kronisk pankreatit utvecklas sällan i barndomen. Då spelar en genetisk komponent ofta en roll.
Kronisk pankreatit: symtom
Kronisk pankreatit börjar ofta lömskt och utvecklas långsamt. Inledningsvis är symtomen ofta bara milda till måttliga: Liksom vid akut pankreatit är ett typiskt symptom på den kroniska formen epigastrisk smärta som strålar ut i ryggen eller axlarna i bältesform. De dyker ofta upp under eller efter att ha ätit och kan pågå i flera dagar. I ett sent skede av sjukdomen känner patienterna dock ofta inte längre någon smärta i övre delen av buken.
Förutom smärtan kan kronisk pankreatit utlösa symtom som aptitlöshet, illamående och kräkningar. Patienterna går ner i vikt. Dessutom finns det en fet, illaluktande tarmrörelse.
Ju längre den kroniska pankreatit utvecklas, desto mer försämras produktionen av matsmältningsenzymer för fettsmältning. Den ökande bristen på pankreasenzymer gör att fettlösliga vitaminer (A, D, E, K) inte längre kan absorberas tillräckligt från maten. Detta utlöser vitaminbristssymtom: nattblindhet (brist på vitamin A), trötthet och gångstörningar (brist på vitamin E), tendens till blödning (brist på vitamin K) och mjuka ben (osteomalaci på grund av brist på D -vitamin).
I de avancerade stadierna av kronisk pankreatit minskar också produktionen av hormoner för blodsockerreglering: insulin (sänker blodsockernivån) och glukagon (ökar blodsockernivån). Som ett resultat utvecklar patienten diabetes (diabetes mellitus).
Kronisk pankreatit: orsaker och riskfaktorer
Kronisk pankreatit orsakas i 80 procent av fallen av överdriven alkoholkonsumtion (alkoholmissbruk). Alkoholen skadar direkt bukspottkörteln och försvagar immunsystemet. Alkohol hämmar frisättningen av budbärarämnet interferon, vilket normalt stimulerar immunsystemet. Kronisk pankreatit kan också utlösas av följande faktorer:
Genetiskt bestämd (ärftlig pankreatit)
Vid ärftlig pankreatit blir bukspottkörteln inflammerad i barndomen. En genetisk defekt leder till en förändrad struktur och funktion hos en endogen substans som aktiverar matsmältningsenzymerna: trypsinogen. Matsmältningsenzymerna aktiveras i bukspottkörteln och inte i tunntarmen. De "smälter" bukspottkörteln, vilket orsakar en inflammatorisk reaktion.
Patienter med cystisk fibros är också mer benägna att drabbas av kronisk pankreatit eftersom det tjocka slemmet förhindrar att bukspottskörteln utsöndras normalt.
Medicin
Läkemedel kan också orsaka kronisk pankreatit. Dessa inkluderar betablockerare, diuretika, ACE-hämmare, östrogener och antiepileptika. I likhet med alkohol skadar drogerna bukspottkörtelns vävnader och får dem att bli inflammerade.
Överskott av kalcium i överaktiva bisköldkörteln
Bisköldkörteln producerar bisköldkörtelhormonet, som reglerar kalciumnivån i blodet. Det mobiliserar kalcium från benen för att öka kalciumnivåerna i blodet. När det finns ett överskott av bisköldkörtelhormon, reagerar överskottet av kalcium med matsmältningsenzymerna i bukspottkörteln. Det bildas stenar som kan orsaka kronisk pankreatit.
Överskott av triglycerider (hypertriglyceridemi)
Ett överskott av vissa blodlipider (triglycerider) med värden> 1000 mg / dl orsakar också i sällsynta fall kronisk pankreatit. Den exakta mekanismen bakom detta är ännu inte klart känd. Man tror att klyvning av triglyceriderna (med hjälp av lipas) ger fria fettsyror, som orsakar inflammation i bukspottkörtelcellerna.
Autoimmun pankreatit
Autoimmun pankreatit är en sällsynt form av kronisk pankreatit. Kroppen producerar alltmer antikroppar som angriper den egna bukspottskörteln. En kortisonbehandling är ibland tillräcklig för läkning utan att ytterligare terapeutiska åtgärder behöver vidtas.
Kronisk pankreatit: undersökningar och diagnos
Om du misstänker kronisk pankreatit, kontakta din allmänläkare eller en specialist inom internmedicin och gastroenterologi. Den exakta beskrivningen av dina klagomål och eventuella tidigare sjukdomar ger läkaren värdefull information om ditt hälsotillstånd (anamnes -diskussion). Läkaren kan ställa följande frågor:
- Var gör det dig riktigt ont? Strålar smärtan ut?
- Uppstår smärtan efter att ha ätit?
- Hur mycket alkohol dricker du? Har du ett alkoholberoende?
- Har du märkt glänsande, fet diarré?
- Har du någonsin haft pankreatit?
- Har du någonsin visat dig ha förhöjda blodfettnivåer eller förhöjda kalciumnivåer vid en undersökning?
- Tar du någon medicin?
Fysisk undersökning
Läkaren kommer att be dig lägga dig ner och frigöra överkroppen så att de kan undersöka dig. Kronisk pankreatit leder till bältesformad övre buksmärta hos de flesta drabbade, som kan stråla ut i ryggen och eventuellt in i bröstet. Läkaren lyssnar först på buken med stetoskopet. Han kommer sedan att palpera buken försiktigt och uppmärksamma eventuell smärta.
Blodprov
Vid akut uppblossning av inflammation kan pankreasenzymerna i blodet ökas. Det fettdelande pankreasenzymet lipas frigörs alltmer i blodet. Kolhydratsplitande enzymet amylas och proteinsplitsande enzymelastas kan också ökas. Emellertid är matsmältningsenzymnivåerna i blodet inte förhöjda hos alla patienter med kronisk pankreatit.
Pallundersökning
Enzymelastaset som produceras av bukspottkörteln släpps ut i tarmen och utsöndras osmält. Om bukspottkörteln inte fungerar som den ska kommer mindre mängder elastas in i tarmen - elastasnivån i avföringen sjunker också därefter. Om man misstänker kronisk pankreatit kommer läkaren att mäta elastaskoncentrationen i avföringen som en del av en avföringsundersökning. Denna undersökning anses vara den valbara metoden för att diagnostisera kronisk pankreatit.
Om koncentrationen är mindre än 200 mikrogram per gram avföring finns det skada på den exokrina pankreasfunktionen. Över en elastas-1-koncentration på mindre än 100 mikrogram per gram avföring klassas dysfunktionen som allvarlig.
Dessutom kan mängden fett och matsmältningsenzymet kymotrypsin i avföringen bestämmas. Ökad fettutsöndring och minskad chymotrypsinkoncentration i avföringen indikerar också en dysfunktion i bukspottkörteln och därmed kronisk pankreatit.
Avbildningsprocedurer
För att diagnostisera kronisk pankreatit bör en ultraljudsundersökning av buken (buksonografi), magnetisk resonanstomografi (MRT) eller datortomografi (CT) utföras. Med hjälp av avbildningsåtgärderna kan omfattningen av vävnadsskadan bedömas. Med hjälp av endoskopisk retrograd kolangio-pankreatografi (ERCP) kan det klargöras om en tumör i bukspottkörteln eller gallgången är orsaken till symptomen.
Ultraljudsundersökning
På grund av de återkommande attackerna av inflammation blir bukspottkörteln vävnad ärr med tiden och förkalkningar bildas. En ultraljudsundersökning av buken (ultraljud i buken) kan ge initiala ledtrådar. Om sådana förkalkningar förekommer anses detta som bevis på kronisk pankreatit. Eftersom bukspottkörteln ligger bakom andra organ i buken kan den ofta inte representeras optimalt av en ultraljudsundersökning. I detta fall använder läkaren andra avbildningsmetoder som datortomografi, magnetisk resonans -tomografi eller ERCP.
Datortomografi och magnetisk resonansavbildning
Om man misstänker kronisk pankreatit ger datortomografi (CT) en detaljerad bild av bukspottkörteln. Magnetic resonance tomography (MRT) möjliggör också en ännu mer exakt visuell representation. Kronisk pankreatit dyker vanligtvis upp på bilderna som en förkalkning av bukspottkörtelvävnaden samt en förändring i bukspottkörteln eller så kallade pankreatiska pseudocyster. Bukspottkörtel tumörer kan också detekteras med hjälp av dessa två metoder.
Endoskopisk kolangio-pankreatografi (ERCP)
Eftersom kronisk pankreatit så småningom kan leda till en tumör (bukspottkörtelkarcinom) utförs endoskopisk retrograd kolangiopankreatografi (ERCP) i många fall. För ERCP skär läkaren ett litet rör ner i matstrupen i magen och längre ner i tolvfingertarmen. På detta sätt kan han exakt inspektera bukspottkörtelns och gallets ledkanal och möjligen känna igen orsaken till den kroniska pankreatit. Han injicerar sedan ett röntgenkontrastmedium i kanalen. Detta gör att kanalerna i bukspottkörteln och gallan samt eventuella flödeshinder (till exempel en tumör) görs synliga i en röntgenbild.
Kronisk pankreatit: behandling
Den viktigaste åtgärden för kronisk pankreatit är den absoluta och permanenta avhållsamheten från alkohol. Endast avhållsamhet förhindrar ytterligare inflammation och därmed en kontinuerlig förstörelse av bukspottkörteln. Du bör definitivt söka professionell hjälp för alkoholuttag, eftersom väldigt få människor lyckas förbli avhållna på egen hand. Åtminstone för personer som är fysiskt beroende av alkohol, är det första steget avgiftning på en klinik, där de fysiska abstinenssymtomen övervinns under medicinsk övervakning och vid behov med medicinskt stöd. Detta följs av ytterligare lämpliga åtgärder. Detta inkluderar öppenvårds- eller slutenberoendeterapi för att få det psykologiska beroendet av alkohol under kontroll och besöka självhjälpsgrupper som stöder processen.
Personer med kronisk pankreatit måste vara extra uppmärksamma på sin kost. Vissa har gått ner mycket i vikt på grund av sjukdomen och behöver bygga upp sina fysiska reserver igen. Det är dock viktigt hur och vad patienterna äter: Helst ska portionerna vara små och innehålla lite kolhydrater och fett. För att bryta ner kolhydrater behöver kroppen amylas från bukspottkörteln - vilket bör sparas. Fet mat tolereras däremot ofta mycket dåligt på grund av brist på produktion av utsöndring vid kronisk pankreatit och orsakar flatulens och fet avföring. Fetter med medelkedjiga fettsyror (MCT) som de som finns i kokosfett och palmkärnolja eller i speciella dietfoder tolereras bättre. De behöver inte brytas ned av enzymer för att absorberas i tarmen.
Dessutom kan symtomen på kronisk pankreatit lindras med hjälp av medicinering och kirurgiska ingrepp.
Kronisk pankreatit - läkemedel
Vid akut uppblossning av inflammation motsvarar smärtbehandling terapin för en akut form av pankreatit. Patienter ges opioider för smärtlindring i form av buprenorfin eller petidin. Dessutom kan patienter ta det fettdelande enzymet lipas med måltider i form av tabletter. Detta lindrar matsmältningsbesvär.
Vissa patienter lider av brist på fettlösliga vitaminer (vitamin A, D, E, K) på grund av fettsmältningsstörning. De administreras direkt i blodet genom muskeln. Så här kan tarmen kringgås.
Hos patienter med svår kronisk pankreatit är bukspottkörteln ofta så allvarligt skadad att de inte längre kan reglera blodsockersbalansen - de utvecklar diabetes. I så fall kommer patienter också att behöva insulinbehandling.
Kronisk pankreatit - kirurgiskt ingrepp
Kronisk pankreatit resulterar ofta i förkalkningar, vilket kan orsaka stenar i bukspottkörteln eller förminska den. Med hjälp av en speciell endoskopisk metod, endoskopisk kolangio-pankreatografi (ERCP), kan ledkanalen i gall och bukspottkörtel förstoras igen. För att göra detta lägger läkaren ett litet rör i pankreadkanalen. En liten ballong blåses sedan upp över detta, vilket sträcker passagen igen. I vissa fall sätts också ett litet rör (stent) in för att förhindra förminskning. Läkare kan använda elektriska chockvågor för att bryta stenar i bukspottkörteln för att förbättra dränering.
Kronisk pankreatit: kurs och prognos
Prognosen för kronisk pankreatit beror på hur uttalade samtidiga sjukdomar som alkoholberoende är och hur konsekvent de rekommenderade terapeutiska åtgärderna följs. På lång sikt orsakar kronisk pankreatit vävnadsförändringar som kan orsaka olika komplikationer såsom pankreatiska pseudocyster, blodproppar i mjältvenen eller portalvenen. På ett avancerat stadium ökar kronisk pankreatit också risken att utveckla bukspottskörtelcancer.
Kronisk pankreatit - prognos
Kronisk pankreatit varar vanligtvis i flera år och är vanligtvis associerad med andra sjukdomar. Även om det sällan är dödligt i sig, reduceras patientens livslängd avsevärt på grund av de ofta allvarliga åtföljande och sekundära sjukdomarna. Kronisk alkoholkonsumtion, som förekommer hos 80 procent av de drabbade, minskar livslängden drastiskt. Om den kroniska pankreatit har lett till en funktionsnedsättning av bukspottkörteln, drabbas de drabbade ofta av kronisk diarré och tillhörande viktminskning. Att vara underviktig försvagar hela organismen, vilket gör de drabbade mer mottagliga för infektioner. Det är också mer troligt att komplikationer uppstår. Cirka 50 procent av patienterna med kronisk pankreatit dör inom tio till 15 år.
Kronisk pankreatit - komplikationer
Kronisk pankreatit är associerad med vävnadsskador på lång sikt. Detta ökar risken för följande komplikationer. Detta inkluderar:
Bukspottkörtelns pseudocyster
De inflammatoriska vävnadsförändringarna kan orsaka att så kallade pankreatiska pseudocyster bildas. Dessa är inkapslade vätskeansamlingar som omges av sårläkande vävnad och kollagenfibrer. Jämfört med riktiga cystor omges dock inte vätskeansamlingar av en riktig vägg. Bukspottkörtelns pseudocyster kan lösa sig på egen hand inom sex veckor. I vissa fall blir de smittade eller rivs. Om patienten lider av symtom appliceras vanligen ett litet rör kirurgiskt så att innehållet i pseudocysten kontinuerligt kan tömmas.
Splenic ven och portal ven trombos
Allvarlig, kronisk pankreatit kan klämma mjälven eller portvenen på grund av förkalkningar och strukturella förändringar och därmed leda till blodproppar (trombos) i dessa kärl. Beroende på blodproppens storlek kan blodet backa upp i portvenen som leder till levern. Detta gäller särskilt om patienten har levercirros på grund av långvarig alkoholkonsumtion. Ökat blodtryck utvecklas i portalvenen, vilket kan orsaka att vätska ackumuleras i buken (ascites). Dessutom kan överbelastning av blod framför levern orsaka att så kallade kollaterala kretsar bildas, genom vilka blodet strömmar från portalvenen direkt tillbaka till höger hjärta.
Bukspottskörtelcancer
Som en sen komplikation av kronisk pankreatit kan bukspottkörtelkarcinom utvecklas i ett avancerat skede. På grund av den permanenta inflammationen måste de döende cellerna i bukspottkörteln ständigt bytas ut. Dessutom delar de friska cellerna sig mycket oftare än vanligt.Fel kan uppstå vid varje delning - i värsta fall kan cellen degenerera. Sådana celler har inte längre sina egna reparationsmekanismer och delar sig sedan exponentiellt - en tumör utvecklas. Kronisk pankreatit bör därför erkännas och behandlas tidigt.
Tagg: Babybarn gpp tidskrift