Nefropati
Uppdaterad på Allt -innehåll kontrolleras av medicinska journalister.Nefropati är den medicinska paraply termen för icke-inflammatorisk njursjukdom. Den vanligaste formen är diabetisk nefropati - skador på njurarna hos diabetiker som har haft högt blodsocker i många år. Men nefropati kan också uppstå i samband med andra sjukdomar som högt blodtryck. Läs här hur nefropati utvecklas och hur den behandlas.
ICD -koder för denna sjukdom: ICD -koder är internationellt erkända koder för medicinska diagnoser. De finns till exempel i läkarbrev eller på intyg om arbetsoförmåga. N12N07N08N11N15I12
Nefropati: beskrivning
Termen nefropati inkluderar olika icke-inflammatoriska sjukdomar i njurarna. Dessa inkluderar:
- diabetisk nefropati (njursjukdom orsakad av diabetes)
- Hypertensiv nefropati (njursjukdom orsakad av högt blodtryck)
- Nefropati på grund av toxiner (såsom bly efropati) eller läkemedel (smärtstillande nefropati)
- Hyperkalcemisk nefropati (njursjukdom på grund av ökade kalciumnivåer)
- HIV-associerad nefropati
- graviditetsrelaterad nefropati (Nephropathia gravidarum)
Diabetisk nefropati är den vanligaste. Det kan förekomma hos både typ 1 och typ 2 diabetiker.
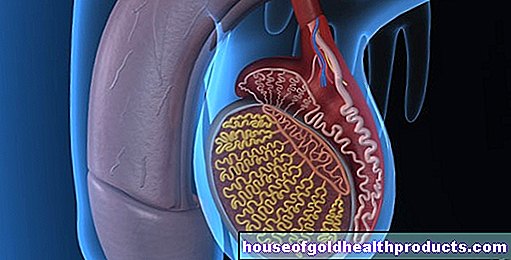
Njurarnas funktion och struktur
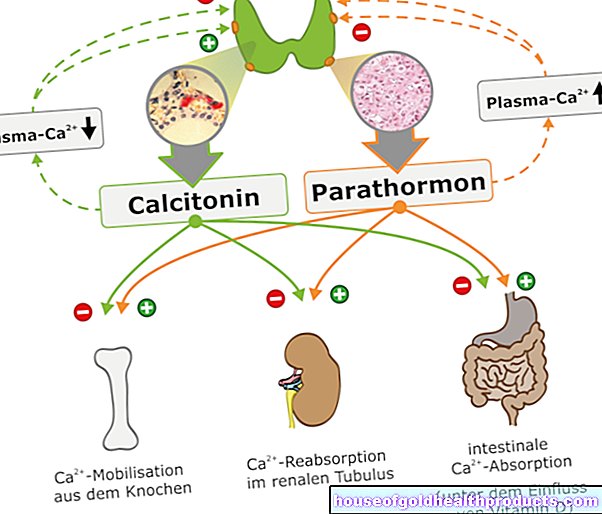
Njurarna är en del av kroppens urinsystem och är ihopkopplade. Det betyder att alla har två njurar. De har viktiga funktioner:
- De hjälper till att reglera blodtrycket.
- De är involverade i produktionen av röda blodkroppar.
- De filtrerar metaboliska avfallsprodukter från blodet.
- De producerar urinen.
- De producerar olika hormoner.
- De reglerar vätske- och elektrolytbalansen
- samt syra-bas-balansen.
Varje njure består av cirka en miljon små subenheter som kallas nefroner. Den viktigaste delen av en nefron är njurkroppen (glomerulum), en härva av de finaste blodkärlen. Dessa har till uppgift att filtrera blodet. Om de är skadade lider njurens filtreringsfunktion. Skadorna kan till exempel orsakas av högt blodtryck eller överdriven blodsockernivå i många år.
Nefropati: symtom
Diabetisk nefropati: symptom
Nefropati utvecklas ofta långsamt i flera år utan märkbara symptom eller obehag. I många fall upptäcks det därför bara av en slump, till exempel under ett urintest som regelbundet utförs på diabetiker. Om proteinet albumin allt oftare återfinns i urinen indikerar detta njurskada. Friska njurar filtrerar bort proteinet under urinproduktionen så att urinen i slutändan är fri från protein.
Symtomen blir bara märkbara vid avancerad diabetisk nefropati. Så är fallet efter flera år. De viktigaste symptomen på diabetisk nefropati inkluderar:
- klåda
- Mjölkande kaffefärgad hud
- Ineffektivitet
- utmattning
- Trötthet
- huvudvärk
- Anemi
- ökad vätskeansamling (ödem), särskilt i benen
- Viktökning
- skummande urin
Om nefropati fortskrider kan patienter behöva ta blodtvätt (dialys) eller njurtransplantation.
Andra former av nefropati: symptom
Med andra former av nefropati kommer andra tecken att inträffa:
- Nefropati på grund av toxiner: Gifterna orsakar kronisk skada på olika funktionella enheter i njuren, såsom njurtubuli (tubuli) eller deras kärl (glomeruli). Bly nefropati skadar celler i njurtubuli, vilket gör att kroppen bryter ner dem - tubuli krymper, vilket påverkar deras funktion. Dessutom utvecklas för högt blodtryck i njurarna. Det finns också en ökning av skadliga metaboliska produkter i njuren, vilket kan leda till förstoppning eller aptitlöshet och i slutändan till njursvikt. Andra toxiner som kvicksilver eller arsenik kan också orsaka njursvikt.
- Vid smärtstillande nefropati skadas njurtubuli av smärtstillande medel. Röda blodkroppar löses upp (hemolys) och till och med akut njursvikt uppstår.
- Vid hypertensiv nefropati uppträder symtom inte förrän högt blodtryck redan har orsakat njurskador. Bland annat är illamående, kräkningar, huvudvärk och anfall möjliga.
- Symtom på hyperkalcemisk nefropati inkluderar illamående, kräkningar, muskelsvaghet, högt blodtryck, feber och till och med njursvaghet.
- Graviditetsrelaterad nefropati föregås vanligtvis av högt blodtryck. Även här tappar kroppen mycket protein genom njurarna; vätskeansamling (ödem) bildas ofta, särskilt på armar, ben och ansikte.
Nefropati: orsaker
Nephropatier kan ha mycket olika orsaker. Som nämnts ovan är diabetisk nefropati den vanligaste varianten.
Diabetisk nefropati
Diabetisk nefropati orsakas av permanent höga blodsockernivåer. Detta skadar blodkärlen: avlagringar bildas i kärlen, vilket leder till förträngningar (åderförkalkning), så att blodflödet störs.
Som ett organ med stark blodtillförsel lider njurarna särskilt hårt av kärlskador orsakade av diabetes. Särskilt de små kärlen i njurkroppen (glomeruli) påverkas vid diabetisk nefropati. Skador på blodkärlen ökar blodtrycket i njurkroppen. Som ett resultat är njurfunktionen, särskilt njurens filterfunktion, begränsad. Kroppen utsöndrar nu fler proteiner i urinen, som normalt är fri från proteiner.
Personer med diabetisk njursjukdom har ofta högt blodtryck samtidigt. På grund av arterioskleros (härdning av artärerna) i njurkärlen fortsätter blodtrycket att stiga.
Olika riskfaktorer påskyndar utvecklingen av diabetisk nefropati. Detta inkluderar:
- högt blodtryck (hypertoni)
- rökning
- ökat proteinintag med mat
- ökade fettnivåer i blodet
- genetisk predisposition
Andra former av nefropati
- När det gäller nefropatier orsakade av toxiner, så kallade toxiska nefropatier, är miljögifter som bly, kvicksilver, arsenik eller kadmium orsakerna. De deponeras i kroppen, särskilt i njurarna, och skadar den omgivande vävnaden.
- Vid så kallad smärtstillande nefropati är långvarigt missbruk av smärtstillande medel (som paracetamol eller acetylsalicylsyra) orsaken till nefropatin. Det kombinerade intaget av sådana smärtstillande medel är särskilt skadligt för njurarna.
- Hypertensiv nefropati uppstår när högt blodtryck skadar njurcellerna.
- Hyperkalcemisk nefropati orsakas av en ökad kalciumnivå i blodet (hyperkalcemi), vilket leder till njurproblem.
- Vid graviditetsrelaterad nefropati deponeras proteiner i njurkärlen. Detta händer till exempel med graviditetsrelaterade högt blodtryckssjukdomar som preeklampsi.
Nefropati: undersökningar och diagnos
Om man misstänker nefropati kommer läkaren vanligtvis att utföra blod- och urintest, liksom ibland avbildningstester som röntgen.
Protein i urinen
Först kontrollerar läkaren mängden albumin i urinen. Albumin är ett protein som finns i blodet. Urinen däremot är vanligtvis fri från albumin och andra proteiner. Om dock fler proteiner utsöndras i urinen (proteinuri) kan detta bero på nefropati.
Läkaren kan använda ett snabbt albumintest för att mäta detta. Som regel samlas dock urinen över 24 timmar (24-timmars uppsamlingsurin) och undersöks sedan för protein. Även något ökade mängder albumin i urinen indikerar njurskada:
- Albuminvärden på mindre än 20 milligram albumin per liter urin (mg / l) inom 24 timmar är normala.
- Värden mellan 20 och 200 mg / l är kända som mikroalbuminuri och är en indikation på början av njurskada.
- Värden på mer än 200 mg / l albumin i urinen kallas makroalbuminuri och är ett tecken på avancerad nefropati.
Kontroller är viktiga
Nefropati ligger inte bakom varje proteinutsöndring i urinen. Även vid fysisk ansträngning, urinvägsinfektioner, febersjukdomar eller på grund av kortsiktiga förhöjda blodsockernivåer kan kroppen kortvarigt utsöndra mer protein i urinen. En engångsverifiering är därför inte tillräcklig - kontrollundersökningar måste bekräfta det ökade mätvärdet.
Diabetiker bör regelbundet kontrollera urinen för proteiner (minst en gång om året). Alla som redan lider av nefropati bör undersökas två till fyra gånger om året, beroende på sjukdomsstadiet.
Njurfunktionsvärden
För att ytterligare diagnostisera nefropati bestämmer läkaren njurfunktionsvärdena i blodet och urinen. Dessa inkluderar bland annat kreatinin, urea och urinsyra. Om njurarna inte längre fungerar som de ska är de förhöjda. Tillsammans med albuminvärdena gör de det möjligt för läkaren att bestämma svårighetsgraden av en nefropati.
Röntgen & Co.
Läkaren använder avbildningsprocedurer, till exempel om smärtstillande nefropati eller hyperkalcemisk nefropati misstänks. Dessa sjukdomar kan diagnostiseras med röntgenstrålar, ultraljudsundersökning (sonografi) eller datortomografi (CT).
Nefropati: behandling
Nefropati behandlas mycket olika beroende på orsaken. I de flesta fall kräver detta medicinering för att behandla den underliggande sjukdomen. Dessa inkluderar antihypertensiva medel för hypertensiva patienter, insulin för diabetiker eller så kallade komplexbildande medel som används vid förgiftning - till exempel med bly.
Dessutom beaktas möjliga andra faktorer som påverkar kursen vid behandlingen.
Diabetisk nefropati: behandling
Ju längre blodsockernivån är dåligt kontrollerad vid diabetes, desto högre är risken att utveckla diabetisk nefropati. Blodsockernivån påverkar också det fortsatta sjukdomsförloppet.
Blodsockerkontrollen kan bedömas utifrån det långsiktiga blodsockervärdet HbA1c. För att förhindra progression av nefropati är ett värde under 7,0 procent riktat efter.
Vid behov justerar den behandlande läkaren också diabetesbehandlingen så snart det finns tecken på diabetisk nefropati. Eftersom vissa läkemedel som metformin belastar njurarna ytterligare. Läkaren kommer också att förklara för patienterna vilka aktiva substanser som fortfarande bör undvikas (t.ex. vissa smärtstillande medel).
Nefropati och högt blodtryck
Tidig behandling av högt blodtryck är också viktigt vid behandling av nefropati, eftersom detta också skadar njurarna. Detta gäller särskilt för hypertensiv nefropati, vars främsta orsak är högt blodtryck.
Således kan risken för nefropati minskas om det höga blodtrycket tidigt sätts till låga värden. Det systoliska blodtrycket bör vara under 140 mmHg (helst 120 mmHG och lägre) och det diastoliska blodtrycket under 80 mmHg.
För att uppnå hälsosammare blodtrycksvärden rekommenderas följande åtgärder:
- antihypertensiva läkemedel (särskilt ACE -hämmare och AT1 -antagonister)
- Behandling av ökade fettnivåer i blodet
- Lågprotein- och saltfattig kost
- Minskning av övervikt (med anpassad kost och vanlig fjällvandring / sport)
- Avstå från nikotin
Ytterligare terapeutiska åtgärder för en nefropati
Vid hyperkalcemisk nefropati är det viktigt att ta in så lite kalcium som möjligt med mat.
Om nefropatin inte behandlas i tid finns det risk för njursvikt. I slutändan hjälper bara vanlig blodtvätt (dialys) eller njurtransplantation. I Tyskland är cirka en tredjedel av alla patienter som regelbundet behöver blodtvätt diabetiker.
Nefropati: sjukdomsförlopp och prognos
Beroende på orsaken kan nefropatier vara allvarliga och leda till akut njursvikt.Om behandlingen börjar i tid kan sjukdomsförloppet påverkas positivt och i vissa fall till och med stoppas.
Den vanligaste formen av nefropati - diabetisk nefropati - är uppdelad i fem steg:
- I det första steget utsöndrar kroppen alltmer proteinalbuminet. Njurarna är skadade, men fungerar fortfarande i stort sett normalt. Man skiljer mellan två former: Om mängden albumin i urinen är låg kallas det mikroalbuminuri, om mängden albumin är betydligt högre kallas det makroabluminuri.
- De andra fyra stadierna kännetecknas av njurskador med varierande grad av njursvaghet (njursvikt): mild, måttlig och svår njursvaghet. Slutligen, i slutskedet, talas det om terminal njursvikt.
Om nefropatin känns igen i god tid och diabetes sedan optimeras, kan njursjukdomens utveckling ofta förhindras eller åtminstone bromsas. I de mycket tidiga stadierna kan de patologiska förändringarna till och med åtgärdas med lämpliga åtgärder.
Utan behandling fortsätter dock njurfunktionen att försämras - i slutändan hjälper endast blodtvätt (dialys) eller njurtransplantation.
Diabetisk nefropati ökar också risken för hjärtinfarkt, stroke och diabetiska sekundära sjukdomar som diabetisk ögonsjukdom (diabetisk retinopati).
Regelbundna kontroller
Det är därför mycket viktigt att förhindra diabetisk nefropati eller att känna igen det i god tid och behandla det därefter. Dessutom rekommenderas regelbundna undersökningar för att övervaka sjukdomsförloppet och behandlingens framgång och, om det behövs, för att optimera behandlingen.
Låt din individuella riskprofil kontrolleras regelbundet så att du kan reagera på kritiska värden så snabbt som möjligt. Dessa inkluderar till exempel kontroll av blodtryck och blodfetter (kolesterol). Eftersom patienter med diabetisk nefropati också har en ökad risk för sjukdomar i det kardiovaskulära systemet bör särskild uppmärksamhet ägnas åt deras kolesterolnivåer. Den avgörande faktorn är nivån av LDL -kolesterol ("dåligt kolesterol"). Det bör vara mindre än 100 mikrogram per deciliter (mg / dL).
Nefropati: förebyggande
Den vanligaste typen av njursjukdom är diabetisk nefropati. Den centrala justeringsskruven här är blodsockernivån: risken för diabetisk nefropati kan minskas avsevärt om blodsockret justeras optimalt. Ett väljusterat blodsocker är också avgörande för det fortsatta sjukdomsförloppet.
Det är lika viktigt att hålla ditt blodtryck lågt. Detta hjälper också till att förhindra ytterligare skador på njurarna. Men det finns andra faktorer som kan bidra till att främja njursjukdom.
Sammanfattning: Tips för ett "njursunt" liv
Här är en översikt över de viktigaste tipsen för en "njursund" livsstil:
- Håll blodsockret och blodtrycket inom det normala området.
- Äta sunt. Håll särskilt koll på protein- och kolesterolintaget. En läkare eller dietist kan ge mer detaljerade råd om näring.
- Drick nog.
- Var försiktig med att ta smärtstillande medel.
- Ta bara medicin enligt anvisningarna.
- Ta reda på om möjliga interaktioner när du tar olika droger.
- Undvik föroreningar när det är möjligt.
- Avstå från rökning och droger.
Om du tar detta råd till dig kommer du att göra mycket för att hålla dina njurar friska och förhindra att nefropati utvecklas.
Tagg: äldreomsorg vaccinationer första hjälpen