stroke
Uppdaterad påMartina Feichter studerade biologi med ett valbart ämne apotek i Innsbruck och fördjupade sig också i en medicinsk växts värld. Därifrån var det inte långt till andra medicinska ämnen som fortfarande fängslar henne till denna dag. Hon utbildade sig till journalist vid Axel Springer Academy i Hamburg och har arbetat för sedan 2007 - först som redaktör och sedan 2012 som frilansskribent.
Mer om -experterna Allt -innehåll kontrolleras av medicinska journalister.
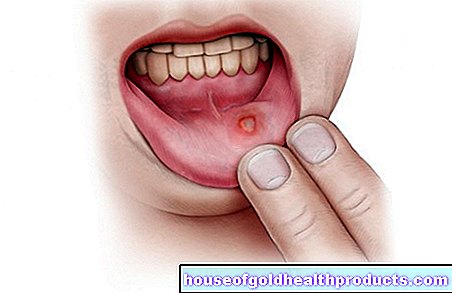
Stroken (apoplexi, cerebral stroke) är en plötslig cirkulationsstörning i hjärnan. Hon måste behandlas av en läkare så snart som möjligt! Annars dör så många hjärnceller att patienten drabbas av permanent skada som förlamning eller talstörningar eller till och med dör. Läs allt du behöver veta om ämnet här: Vad är egentligen en stroke och hur utvecklas den? Vad är varningstecknen och vad är de möjliga konsekvenserna? Hur behandlas han?
ICD -koder för denna sjukdom: ICD -koder är internationellt erkända koder för medicinska diagnoser. De finns till exempel i läkarbrev eller på intyg om arbetsoförmåga. I63I64I61I69
Stroke: snabb referens
- Vad är en stroke Ett plötsligt problem med blodflödet i hjärnan
- Viktiga symptom: akut muskelsvaghet, förlamning och domningar i hälften av kroppen, plötsliga syn- och talstörningar, akut och mycket svår huvudvärk, akut yrsel, talstörningar etc.
- Orsaker: Minskat blodflöde i hjärnan, vanligtvis på grund av blodpropp (ischemisk stroke), mindre ofta på grund av hjärnblödning (hemorragisk stroke)
- Stroke test (FAST test): Be patienten att le efter varandra (F för ansikte), höja båda armarna samtidigt (A för armar) och upprepa en enkel mening (S för tal). Om han har problem med att göra detta finns det förmodligen en stroke och du bör ringa akutläkaren snabbt (T som i tid).
- Första hjälpen: Ring en akutläkare (tel. 112), lugna patienten, lossa täta kläder, höj överkroppen (om patienten är vid medvetande), ligga på sidan i ett stabilt läge (om han är medvetslös), återupplivning (om ingen puls / ingen andning kan fastställas)
- Behandling: Stabilisering och övervakning av vitala funktioner, ytterligare åtgärder beroende på orsaken till stroke (avlägsnande av blodproppen med medicin eller katetrar, kirurgi för omfattande hjärnblödning, etc.), behandling av komplikationer (epileptiska anfall, ökat intrakraniellt tryck , etc.)
Stroke: beskrivning
Stroken är en plötslig störning av blodflödet i hjärnan. Det kallas också apoplexi eller apoplexi, stroke, hjärnskämpa, apoplektisk förolämpning eller cerebral förolämpning.
Den akuta cirkulationsstörningen i hjärnan gör att hjärncellerna får för lite syre och näringsämnen. Det är så de dör. Fel i hjärnans funktioner kan vara resultatet, såsom domningar, förlamning, tal eller synstörningar. Med snabb behandling kan de ibland lösa sig igen; i andra fall förblir de permanenta. En svår stroke kan också vara dödlig.
-
Stroke - "Få din halspulsåder undersökt!"
Tre frågor för
Prof. Dr. med. Christoph Bamberger,
Internist och endokrinolog -
1
Många slag anses förebyggas - hur kan du vidta försiktighetsåtgärder?
Prof. Dr. med. Christoph Bamberger
Det beror på dina riskfaktorer: Förutom rökning, till exempel ökat blodtryck, högt kolesterol eller diabetes. En läkare kan mäta detta och avgöra om risken kan minskas genom rena livsstilsåtgärder (mer medveten kost, viktkontroll, regelbunden träning), eller om medicinering är nödvändig. En speciell variant av stroke kommer från förmaksflimmer. Om du har en oregelbunden puls bör du också uppsöka läkare!
-
2
Finns det några tidiga varningstecken att se upp för?
Prof. Dr. med. Christoph Bamberger
Nej, en stroke brukar komma ur det blå. Ibland i en tillfällig variant, "TIA" (övergående ischemisk attack) med förlamning eller talstörningar som helt försvinner igen. Det skulle vara den allra sista varningen. Men det finns en undersökning som kan berätta mycket om blodkärlens tillstånd och därmed risken för stroke: ultraljudsundersökning av livmoderhalsartärerna. Fråga din läkare om det.
-
3
Är det dåligt om en stroke går obemärkt förbi?
Prof. Dr. med. Christoph Bamberger
Ingenting visar risken för en stroke lika tydligt som det faktum att en redan har inträffat. Nästa slag kommer inte att vänta länge om du inte vidtar motåtgärder. Så ja: du borde definitivt veta om du någonsin har haft stroke. Om du är osäker måste en MR -skanning av huvudet göras, vilket avslöjar områden i hjärnan som har dött på grund av en stroke.
-
Prof. Dr. med. Christoph Bamberger,
Internist och endokrinologÅr 2006 grundade hormonexperten Medical Prevention Center Hamburg (MPCH), nu Conradia Medical Prevention, som han fortfarande är chef för idag.
Slaglängd: frekvens
Varje år drabbas cirka 200 000 människor i Tyskland av en stroke. Påverkas framför äldre. Eftersom deras andel i befolkningen ökar stadigt, kommer antalet strokepatienter sannolikt också att öka, tror experter.
Alla som någonsin har haft stroke har en ökad risk för ytterligare en apoplexi. Cirka 40 av 100 personer som redan har överlevt en stroke får en till inom tio år. Risken för andra hjärt -kärlsjukdomar (såsom hjärtinfarkt) ökar också hos strokepatienter.
Stroke hos barn
En stroke drabbar vanligtvis äldre människor, men det kan också uppstå i ung ålder. Även ofödda barn i livmodern kan drabbas av stroke. Möjliga orsaker inkluderar till exempel koagulationsstörningar, hjärt- och kärlsjukdomar. Ibland orsakar en infektionssjukdom också stroke hos barn.
I Tyskland diagnostiseras apoplexi hos cirka 300 barn och ungdomar varje år. Experter misstänker dock att det faktiska antalet är mycket högre eftersom diagnosen ”stroke” är svårare att ställa hos barn. Anledningen är att hjärnmognad ännu inte är klar och en stroke hos barn därför ofta blir märkbar månader eller år senare. Hemiplegi hos nyfödda blir till exempel uppenbart först efter cirka sex månader.
Stroke: symtom
Strokesymtom beror på vilken region i hjärnan som påverkas och hur svår stroke är. Akut svaghet, domningar och förlamning uppträder ofta på ena sidan av kroppen. Detta kan till exempel erkännas av det faktum att munvinkeln och ögonlocket hänger ner på ena sidan och / eller patienten inte längre kan röra en arm. Vänster sida av kroppen påverkas om stroke inträffar på höger halvklot, och vice versa. Om patienten är helt förlamad indikerar detta en stroke i hjärnstammen.
Plötsliga synstörningar är också vanliga symtom på stroke: de drabbade rapporterar till exempel att de bara kan se suddiga eller att de uppfattar dubbelseende. Plötslig, tillfällig synförlust i ett öga kan också indikera stroke. Den akuta synstörningen kan orsaka att den drabbade faller eller - under körning - orsakar en olycka.
En akut talstörning kan också vara ett tecken på en stroke: vissa patienter plötsligt talar suddiga eller suddiga, vrider bokstäver eller kan inte längre tala alls. Strokepatienter kan ofta inte längre förstå vad som sägs till dem. Detta är känt som en språkstörning.
Andra möjliga tecken på stroke inkluderar plötslig yrsel och mycket svår huvudvärk.
Du kan läsa mer om tecken och symtom på en stroke i artikeln Stroke: Symptom.
Övergående ischemisk attack (TIA) - "mini -stroke"
Termen "övergående ischemisk attack" (kortfattat TIA) beskriver en tillfällig cirkulationsstörning i hjärnan. Det är ett tidigt varningstecken på stroke och kallas ibland för en ”minislag”.
TIA uppstår vanligtvis från små blodproppar som tillfälligt försämrar blodflödet till ett hjärnkärl. Den berörda personen märker detta till exempel av tillfälliga tal- eller synstörningar. Ibland uppstår svaghet, förlamning eller domningar i ena halvan av kroppen under en kort tid. Tillfällig förvirring eller medvetslöshet kan också uppstå.
Sådana TIA -symtom dyker alltid upp plötsligt och försvinner efter några minuter eller några timmar. Ändå bör du omedelbart kontakta en läkare: Om rätt behandling påbörjas snabbt kan en "riktig" stroke ofta förebyggas.
Du kan läsa allt du behöver veta om "minislag" i artikeln Transient ischemisk attack.
Stroke: orsaker och riskfaktorer
Läkare skiljer mellan olika orsaker till stroke: De två vanligaste är minskat blodflöde (ischemisk stroke) och cerebral blödning (hemorragisk stroke). I sällsynta fall kan andra orsaker till stroke också identifieras.
Stroke orsakar nr 1: minskat blodflöde
Akut otillräckligt eller otillräckligt blodflöde (ischemi) i vissa hjärnregioner är den vanligaste av alla orsaker till stroke. Den ansvarar för cirka 80 procent av alla strokefall. Läkare talar om en ischemisk stroke eller cerebral infarkt.
Det finns olika anledningar till att det inte är tillräckligt blodflöde i vissa hjärnregioner. De viktigaste är:
- Blodproppar: En blodpropp kan blockera ett hjärnkärl och därmed avbryta tillförseln av blod och syre till en region i hjärnan. Koageln bildades ofta i hjärtat (till exempel vid förmaksflimmer) eller i en "förkalkad" halspulsåder och tvättades in i hjärnan med blodomloppet.
- "Kärlförkalkning" (åderförkalkning): cerebrala kärl eller kärl i nacken som försörjer hjärnan (t.ex. halspulsådern) kan "förkalka": Insättningar på innerväggen smalnar ett kärl mer och mer eller till och med stänger det helt. Hjärnområdet som ska tillföras innehåller då för lite blod och syre.

En ischemisk stroke i hjärnstammen (hjärnstaminfarkt) kan få särskilt allvarliga konsekvenser. Det finns viktiga hjärncentra som ansvarar för att kontrollera andning, cirkulation och medvetande. Ett exempel på en hjärnstammsinfarkt är basilartartrombos, det vill säga tillslutning av basilarartären i hjärnstammen: i allvarliga fall orsakar det fullständig förlamning av alla extremiteter (tetrapares) och koma eller leder direkt till döden.
Stroke orsak # 2: hjärnblödning
Blödning i huvudet är orsaken till cirka 20 procent av alla slag. Stroke som orsakas av en sådan hjärnblödning kallas också en hemorragisk stroke. Blödningen kan inträffa på olika platser:
- Blödning i hjärnan: Ett kärl brister plötsligt direkt i hjärnan och blod läcker in i den omgivande hjärnvävnaden. Utlösaren för denna så kallade intracerebrala blödning är vanligtvis högt blodtryck. Andra sjukdomar, missbruk och bristning av en medfödd vaskulär missbildning (t.ex. aneurysm) i hjärnan kan också orsaka blödning i hjärnan. Ibland är orsaken oförklarlig.
- Blödning mellan hjärnhinnorna: Stroken inträffar här som ett resultat av blödning i det så kallade subaraknoida utrymmet: Detta är det gapformade utrymmet mellan de mellersta hjärnhinnorna (arachnoid) och de inre hjärnhinnorna (pia mater) fylld med cerebrospinalvätska. Orsaken till en sådan subaraknoid blödning är vanligtvis en spontant spräckt aneurysm (medfödd vaskulär missbildning med utbuktning av kärlväggen).

Sällsynta orsaker till stroke
Strokes, särskilt hos yngre människor, kan ha andra orsaker än otillräckligt blodflöde eller hjärnblödning. Hos vissa patienter beror stroke till exempel på inflammation i blodkärlens väggar (vaskulit). Sådan vaskulär inflammation uppträder i samband med autoimmuna sjukdomar som jätte cellarterit, Takayasu arterit, Behcets sjukdom och systemisk lupus erythematosus.
Andra sällsynta orsaker till stroke är till exempel fett och luftemboli: Här täpper fettdroppar eller luft som har trängt in i ett cerebralt kärl, vilket resulterar i ett cerebralt infarkt. En fettemboli kan uppstå vid allvarliga benfrakturer när fettrik benmärg tvättas in i blodet. Luftemboli kan vara en mycket sällsynt komplikation av öppen hjärt-, bröst- eller nackoperation.
Medfödda koagulationsstörningar och bildning av blodproppar i venerna är också sällsynta orsaker till stroke.
Stroke: Riskfaktorer
Stroke kommer inte från ingenstans. Olika faktorer kan bidra till dess utveckling. Några av dessa riskfaktorer för stroke kan inte påverkas. Detta inkluderar ålder: risken för stroke ökar med åldern. En genetisk anlag för stroke kan inte heller påverkas.
Det finns också många riskfaktorer som kan reduceras specifikt. Detta inkluderar till exempel högt blodtryck (hypertoni): Det leder till "vaskulär förkalkning" (arterioskleros), vilket innebär att avlagringar bildas på kärlens innervägg. Som ett resultat blir kärlen allt smalare. Detta gör en stroke mer sannolik. Följande gäller: ju svårare högt blodtryck desto mer sannolikt blir en stroke.
En annan riskfaktor som kan undvikas för stroke är rökning: ju fler cigaretter någon röker per dag och ju fler år deras rökarkarriär har pågått, desto högre är risken för stroke. Det finns flera anledningar till detta:
Bland annat främjar rökning kärlförkalkning (åderförkalkning) och lipidmetabolismstörningar - båda är ytterligare riskfaktorer för stroke. Rökning får också blodkärlen att dras ihop. Den resulterande ökningen av blodtrycket uppmuntrar till stroke.
Rökning minskar också mängden syre som röda blodkroppar (erytrocyter) kan bära. Vävnaderna och organen får mindre syre som ett resultat, liksom hjärnan. Detta signalerar sedan till benmärgen att producera fler röda blodkroppar för syretransport. På grund av ökningen av erytrocyter "förtjockas" blodet. Detta gör det svårare för den att flöda genom de smalare kärlen.
Sist men inte minst ökar rökningen blodets vilja att koagulera - främst för att trombocyterna blir klibbigare. Detta gör det lättare för blodproppar att bildas, vilket kan täppa till ett kärl. Om detta händer i hjärnan resulterar det i en ischemisk stroke.
Så det lönar sig att sluta röka. Fem år efter att ha slutat röka har någon samma risk för stroke igen som personer som aldrig har rökt.
Andra viktiga riskfaktorer för stroke är:
- Alkohol: Att dricka mycket alkohol - oavsett om det är regelbundet eller sällan - ökar risken för stroke. Framför allt ökar risken för hjärnblödning. Dessutom innehåller regelbunden alkoholkonsumtion andra hälsorisker (såsom beroendeframkallande potential, ökad risk för cancer).
- Fetma: Fetma ökar risken för många olika sjukdomar. Förutom diabetes och högt blodtryck inkluderar detta också stroke.
- Stillasittande livsstil: Möjliga konsekvenser är fetma och högt blodtryck. Båda dessa främjar en stroke.
- Fettmetabolismstörningar: LDL -kolesterol ("dåligt" kolesterol) och andra blodfetter är en del av de avlagringar som bildas på blodkärlens inre väggar vid åderförkalkning. Höga lipidnivåer i blodet (t.ex. höga kolesterolnivåer) ökar därför risken för stroke genom åderförkalkning.
- Diabetes: Diabetes mellitus skadar blodkärlens väggar och får dem att tjockna. Detta påverkar blodflödet. Dessutom förvärrar diabetes befintlig åderförkalkning. Sammantaget har diabetiker två till tre gånger större risk att få stroke än personer som inte är diabetiker.
- Förmaksflimmer: Denna arytmi ökar risken för stroke eftersom det lätt bildas blodproppar i hjärtat. Dessa kan - när de förs bort från blodomloppet - blockera ett kärl i hjärnan (ischemisk stroke). Denna risk är ännu större om det finns andra hjärtsjukdomar som kranskärlssjukdom (CHD) eller hjärtsvikt.
- Andra hjärt -kärlsjukdomar: Andra hjärt -kärlsjukdomar som rökarens ben (PAD) och "impotens" (erektil dysfunktion) ökar också risken för stroke.
- Smal halspulsåder (halspulsåderstenos): Det beror mestadels på kärlförkalkning (åderförkalkning) och orsakar ofta inga symtom på länge. Ett möjligt tidigt symptom är en TIA (övergående ischemisk attack). Asymptomatisk eller inte, carotisstenos ökar risken för ischemisk stroke (cerebral infarkt).
- Auramigrän: stroke som orsakas av minskat blodflöde förekommer ofta hos personer som lider av migrän med aura. Huvudvärken föregås av neurologiska symptom som nedsatt syn eller känsla. Det exakta sambandet mellan auramigrän och stroke är ännu inte känt. Kvinnor drabbas särskilt.
- Hormonpreparat för kvinnor: att ta p -piller ökar risken för stroke. Detta gäller särskilt kvinnor med andra riskfaktorer som högt blodtryck, rökning, fetma eller auramigrän. Att ta hormonpreparat under klimakteriet (hormonersättningsterapi, HRT) ökar också risken för stroke.
Barnslag: orsaker
Stroke hos barn är sällsynt, men det händer. Medan livsstilsfaktorer och livsstilssjukdomar (rökning, åderförkalkning, etc.) är huvudorsakerna till stroke hos vuxna, har barn andra orsaker till stroke. Dessa inkluderar till exempel en ärftlig tendens att bilda blodproppar, röda blodkroppsstörningar (såsom sicklecellanemi) och bindvävssjukdomar (såsom Fabrys sjukdom). Autoimmuna sjukdomar i blodkärlen och hjärtsjukdomar är också möjliga orsaker till stroke hos barn.
Stroke: undersökningar och diagnos
Oavsett om det är en svår eller mild stroke - varje stroke är en nödsituation! Om du ens misstänker att du ska ringa akutläkaren omedelbart (tel. 112)! Med FAST -testet kan du snabbt och enkelt kontrollera en misstänkt stroke. Stroketestet fungerar så här:
- F för "ansikte": Be patienten att le. Om ansiktet vrids på ena sidan indikerar detta hemiplegi till följd av en stroke.
- A för "armar": Be patienten att sträcka armarna framåt samtidigt som de vänder handflatorna uppåt. Om han har problem med detta beror det troligen på ofullständig förlamning av hälften av kroppen till följd av en stroke.
- S för "tal": Be patienten att upprepa en enkel mening. Om han inte kan göra detta eller om hans röst låter suddig, finns det troligen en talstörning som orsakas av en stroke.
- T för "tid": Ring omedelbart ambulansen!

Akutläkaren kommer bland annat att kontrollera patientens medvetande, blodtryck och puls. Om han är vid medvetande kan läkaren fråga om vad som händer och eventuella symtom (såsom synstörningar, domningar eller förlamning).
Efter inläggning på sjukhuset är en neurolog specialisten som ansvarar för misstänkt stroke. Han gör en neurologisk undersökning. Till exempel kontrollerar han patientens koordination, språk, syn, beröring och reflexer.
Som regel görs en datortomografi av huvudet (kranial datortomografi, cCT) omedelbart. Undersökningen kompletteras ofta med en kärlbildning (CT -angiografi) eller en blodflödesmätning (CT -perfusion). Bilderna från insidan av skallen visar om en vaskulär ocklusion eller hjärnblödning är ansvarig för stroke. Du kan också bestämma dess plats och omfattning.
Ibland används magnetisk resonansavbildning (MR, även kallad magnetisk resonansavbildning) istället för datortomografi. Det kan också kombineras med en vaskulär display eller blodflödesmätning.
Hos vissa patienter utförs en separat röntgenundersökning av kärlen (angiografi). Vaskulär avbildning är viktig för att till exempel bestämma vaskulära missbildningar (såsom aneurysmer) eller vaskulära läckage.
En särskild ultraljudsundersökning (Doppler och duplex sonografi) av kärlen som försörjer hjärnan, såsom halspulsådern, kan också utföras för att klargöra en stroke. Läkaren kan känna igen om det finns "förkalkningar" (arteriosklerotiska avlagringar) på kärlets innervägg. De kan vara platsen för en blodpropp som sveptes bort i blodomloppet och orsakade stroke.
En ultraljudsundersökning av hjärtkaviteterna (ekosonografi) kan avslöja hjärtsjukdomar som gynnar bildandet av blodproppar, till exempel avlagringar på hjärtklaffarna. Ibland finns blodproppar i hjärtkaviteterna. Du kan orsaka ytterligare en stroke. Därför måste patienten ges blodförtunnande medicin för att lösa blodpropparna.
En annan viktig hjärtundersökning efter en stroke är elektrokardiografi (EKG). Detta innebär att mäta de elektriska strömmarna i hjärtat. Ibland utförs det också som en långsiktig mätning (24-timmars EKG eller långtids-EKG). Läkaren kan använda EKG för att identifiera eventuella hjärtarytmier. De är också en viktig riskfaktor för ischemisk förolämpning.
Blodprov är också viktiga vid diagnos av stroke. Till exempel bestäms blodvärdet, blodpropp, blodsocker, elektrolyter och njurvärden.
De nämnda undersökningarna tjänar inte bara för att bekräfta misstanken om en apoplexi och för att klargöra det mer i detalj. De hjälper också till att identifiera möjliga komplikationer i ett tidigt skede, till exempel blodtryckskriser, hjärtinfarkt, lunginflammation orsakad av inandning av matrester (aspirationspneumoni) och njursvikt.
Stroke: behandling
Vid strokebehandling räknas varje minut, eftersom principen "tid är hjärna" gäller: hjärnceller som - beroende på typ av stroke - inte tillförs tillräckligt med blod eller pressas av ökat intrakraniellt tryck dör snabbt. Strokepatienter bör därför få medicinsk hjälp så snart som möjligt!
Stroke: första hjälpen
Om du misstänker en stroke ska du omedelbart ringa akutläkaren (nödnummer 112)! Tills detta kommer, bör du lugna ner patienten. Lyft upp överkroppen lite och öppna upp täta kläder (t.ex. en krage eller slips). Det gör andningen lättare. Ge honom ingenting att äta eller dricka!
Om patienten är medvetslös men andas, placera dem i stabilt sidoläge (på den förlamade sidan). Kontrollera hans andning och puls regelbundet.
Om du inte kan hitta några tecken på andning bör du omedelbart vända personen på ryggen och starta hjärt-lungräddning (bröstkompressioner och eventuellt mun-till-mun-återupplivning).
Akut medicinsk behandling för varje stroke inkluderar övervakning av vitala funktioner och andra viktiga parametrar och, vid behov, stabilisering av dem. Dessa inkluderar andning, blodtryck, hjärtfrekvens, blodsocker, kroppstemperatur, hjärn- och njurfunktion samt vatten- och elektrolytbalans. Ytterligare åtgärder beror på typen av stroke och eventuella komplikationer.
Stroke: behandling för hjärninfarkt
De flesta hjärninfarkt (ischemiska stroke) beror på att en blodpropp blockerar ett kärl i hjärnan. Detta måste elimineras snabbt för att återställa blodcirkulationen i det relevanta hjärnområdet och för att rädda nervceller från förstörelse. Blodproppen kan antingen lösas med ett läkemedel (lysterapi) eller avlägsnas mekaniskt (trombektomi). Båda metoderna kan också kombineras med varandra.
Lysbehandling
Vid så kallad systemisk lys får strokepatienten ett läkemedel som kan lösa upp blodproppar (trombolytisk) via en infusion i en ven. Den aktiva ingrediensen rtPA ("rekombinant vävnadsplasminogenaktivator") används. Detta aktiverar ett enzym i kroppen som bryter ner blodproppar. Denna form av lysterapi är godkänd upp till 4,5 timmar efter hjärninfarktet. Ju tidigare lyseringen startas inom detta tidsfönster, desto större är chansen att lyckas.
Om mer än 4,5 timmar har gått kan blodproppen knappast lösas med medicinering. Men i vissa fall kan en systemisk lys med rtPA utföras upp till 6 timmar efter stroke -symtomen - som ett individuellt läkningsförsök.
Lysbehandling får inte utföras vid stroke som orsakas av hjärnblödning. Det kan förvärra blödningen. Lysbehandling rekommenderas inte heller i vissa andra situationer, till exempel vid okontrollerbart högt blodtryck.
Förutom systemisk lysbehandling finns det också lokal lys (intra-arteriell trombolys). En kateter skjuts genom en artär till platsen för den vaskulära ocklusionen i hjärnan och ett blodproppsupplösande läkemedel (t.ex. pro-urokinas) injiceras direkt. Lokal lysterapi är dock endast lämplig i mycket specifika fall (såsom hjärnstammsinfarkt).
Trombektomi
En annan form av strokebehandling är baserad på mekanisk eliminering av blodproppen: Vid den så kallade trombektomi skjuts en tunn kateter genom en artär i ljumsken till blodproppen i hjärnan under röntgenkontroll. Detta avlägsnas sedan med lämpliga fina instrument. Trombektomi bör utföras så snart som möjligt efter att stroke -symtomen uppträtt.
Kombination av trombolys och trombektomi
Det är också möjligt att kombinera båda procedurerna - att lösa upp blodproppen i hjärnan med ett läkemedel (trombolys) och ta bort blodproppen mekaniskt med hjälp av en kateter (trombektomi).
Stroke: behandling för hjärnblödning
Om stroke utlöses av en mindre hjärnblödning är konservativ strokebehandling vanligtvis tillräcklig. Patienter måste hålla sig i sängen och undvika all aktivitet som ökar trycket i huvudet. Detta inkluderar till exempel starkt tryck vid avföring. Det är därför patienterna ges laxermedel.
Det är också mycket viktigt att övervaka blodtrycket och behandla det vid behov. För högt tryck ökar blödningen, medan för lågt tryck kan leda till otillräckligt blodflöde i hjärnvävnad.
Kirurgi är vanligtvis nödvändigt för hjärnblödningar som är omfattande och inte stannar av sig själva. Beslutet att operera beror på olika faktorer, såsom blödningens plats och storlek, patientens ålder och allmänna tillstånd och eventuella sjukdomar som följer. Under ingreppet öppnas skallen för att rensa bort blåmärken (hematovakuering) och för att stänga blödningskällan så långt som möjligt.
Stroke: behandling av komplikationer
Strokebehandling inkluderar andra åtgärder efter behov, särskilt om komplikationer uppstår.
Ökat intrakraniellt tryck
Ett mycket stort hjärninfarkt kan få hjärnan att svälla (cerebralt ödem). Eftersom utrymmet i den beniga skallen är begränsat ökar intrakraniellt tryck som ett resultat. Nervävnad kan pressas och irreversibelt skadas som ett resultat.
Även med en större hjärnblödning kan det blod som flyr öka trycket i skallen. När blod kommer in i det inre av hjärnan (ventrikel) som är fyllt med nervvatten kan nervvattnet också byggas upp - ett "vattenhuvud" (hydrocephalus) utvecklas. Detta får också det intrakraniella trycket att stiga farligt.
Oavsett orsak till ökat intrakraniellt tryck är det absolut nödvändigt att det sänks. För detta ändamål, till exempel, höjs patientens huvud och överkropp. Det är också vettigt att ge dränerande infusioner eller tömma ner nervvatten via en shunt (t.ex. in i bukhålan). För att lindra påfrestningen kan en del av skallebenet också tillfälligt avlägsnas och sättas in igen senare (lättnadskraniotomi). Att ta bort blåmärken från en hjärnblödning minskar också trycket i skallen.
Vasospasm
Vid stroke som orsakas av blödning mellan hjärnhinnorna (subaraknoid blödning) finns risk för att kärlen kommer att sammandragas på ett krampaktigt sätt. Som ett resultat av dessa kärlkramper (vasospasmer) kan hjärnvävnaden inte längre tillföras tillräckligt med blod. Då kan också en ischemisk stroke uppstå. Kärlkramper måste därför behandlas med medicinering.
Epileptiska anfall och epilepsi
Stroke är mycket ofta orsaken till ny epilepsi hos äldre. Ett epileptiskt anfall kan inträffa inom de första timmarna efter stroke, men också dagar eller veckor efteråt. Epileptiska anfall kan behandlas med medicinering (antiepileptika).
lunginfektion
En av de vanligaste komplikationerna efter en stroke är bakteriell lunginflammation. Risken är särskilt hög hos patienter som lider av sväljstörningar (dysfagi) till följd av stroke: Vid förtäring kan matpartiklar komma in i lungorna och orsaka lunginflammation (aspirationspneumoni). Antibiotika ges för förebyggande och behandling. Strokepatienter med sväljstörningar kan också matas artificiellt (genom ett rör). Detta minskar risken för lunginflammation.
Urinvägsinfektion
I den akuta fasen efter en stroke kan patienter ofta inte urinera (urinretention eller urinretention). Då måste en urinkateter placeras upprepade gånger eller permanent. Både urinobstruktion och inbyggda katetrar främjar urinvägsinfektion efter en stroke. De behandlas med antibiotika.
Stroke rehab
Medicinsk rehabilitering efter en stroke syftar till att hjälpa en patient att återgå till sin gamla sociala och möjligen även professionella miljö. För detta ändamål används till exempel lämpliga träningsmetoder för att försöka minska funktionella begränsningar såsom förlamning, tal- och talstörningar eller synstörningar.
Dessutom bör rehabilitering efter en stroke göra det möjligt för en patient att hantera vardagen så självständigt som möjligt. Detta inkluderar till exempel att tvätta, klä på sig eller förbereda en måltid ensam. Ibland finns det fysiska restriktioner (som en förlamad hand) som gör vissa handgrepp eller rörelser svåra eller omöjliga. Vid strokerehabilitering lär sig de drabbade sedan lösningsstrategier och hur man använder lämpliga hjälpmedel (som badlyft, vandringsstavar, fotledsstöd).
Inlagd eller öppenvård
Neurologisk rehabilitering kan utföras på slutenvården, särskilt i de tidiga stadierna efter en stroke, till exempel på en rehabklinik. Patienten får ett individuellt behandlingskoncept och vårdas av ett tvärvetenskapligt team (läkare, sjuksköterskor, yrkes- och sjukgymnaster etc.).
Vid semi-sluten rehabilitering kommer strokepatienten till rehabstationen på vardagar för terapipass under dagen. Men han bor hemma.
Om tvärvetenskaplig vård inte längre är nödvändig, men patienten fortfarande har fysiska funktionsbegränsningar inom vissa områden, kan poliklinisk rehabilitering hjälpa. Respektive terapeut (t.ex. arbetsterapeut, logoped) kommer regelbundet hem till strokepatienten för att träna med dem.
Motorrehabilitering
Sensorimotoriska störningar är en av de vanligaste funktionsnedsättningarna efter en stroke. Detta tolkas som ett stört samspel mellan sensoriska prestationer (sinnesintryck) och motorprestanda (rörelser). Vanligtvis är det ofullständig förlamning i ena halvan av kroppen (hemiparesis). Olika former av terapi kan hjälpa till att förbättra sådana sensorimotoriska störningar. Här är några viktiga exempel:
Vid rehabilitering av hemiplegi används Bobath -konceptet väldigt ofta: den förlamade delen av kroppen främjas och stimuleras ihållande. Till exempel matas inte patienten utan skeden förs till munnen tillsammans med honom och den nedsatta armen. Bobath -konceptet måste också implementeras i alla andra aktiviteter i vardagen - med hjälp av läkare, sjuksköterskor, anhöriga och alla andra vårdare. Med tiden kan hjärnan omorganisera sig på ett sådant sätt att friska delar av hjärnan gradvis tar över uppgifterna för de skadade hjärnområdena.
Ett annat tillvägagångssätt är Vojta -terapi.Det baseras på observationen att många mänskliga rörelser är reflexiva, såsom reflexivt grepp, krypning och vändning hos spädbarn. Denna så kallade reflexrörelse finns fortfarande hos vuxna, men undertrycks normalt av medveten rörelsekontroll.
Med Vojta -metoden utlöses sådana reflexer specifikt. Till exempel stimulerar terapeuten vissa tryckpunkter på patientens bål, vilket orsakar spontana muskelreaktioner (till exempel rätar stammen sig automatiskt mot gravitationen). Med regelbunden träning ska störda nervkanaler och vissa rörelserekvenser återaktiveras på detta sätt.
Proprioceptiv neuromuskulär facilitering (PNF) syftar till att främja interaktionen mellan nerver och muskler via externa (exteroceptiva) och interna (proprioceptiva) stimuli. Först ifrågasätts och undersöks patienten i detalj av terapeuten. Hans rörelsebeteende samt relaterade begränsningar och störningar analyseras exakt. På grundval av detta skapar terapeuten en individuell behandlingsplan, som upprepade gånger kontrolleras under behandlingens gång och justeras vid behov.
Behandlingen enligt PNF är baserad på vissa definierade rörelsemönster i axel- och höftledsområdet, som är baserade på vardagliga funktioner. Övningarna upprepas kontinuerligt så att rörelsen blir allt mer effektiv och samordnad. Patienter uppmuntras också att träna regelbundet hemma.
Kognitiva terapeutiska övningar enligt Perfetti är särskilt lämpliga för neurologiska störningar och hemiplegi. Patienten bör lära om rörelsessekvenserna och återfå den förlorade kontrollen över rörelsen. För att göra detta måste han först känna rörelser: Med stängda ögon eller bakom en skärm görs riktade rörelser, till exempel med handen eller foten, som patienten medvetet ska känna. Inledningsvis guidar terapeuten patientens hand eller fot för att undvika falska mönster. Senare utför patienten rörelserna själv, men stöds eller korrigeras fortfarande av terapeuten. Strokepatienten lär sig trots allt att utföra svårare rörelsessekvenser på egen hand och att kontrollera störningar via hjärnan.
"Tvingad användning" kallas också "Begränsad inducerad rörelse".Det används vanligtvis för att utöva en delvis förlamad arm och hand, och ibland även den nedre extremiteten. Hos några av de drabbade regenererar det skadade hjärnområdet med tiden i så stor utsträckning att den sjuka delen av kroppen gradvis blir mer funktionell igen. Problemet: Den drabbade personen har helt glömt bort hur man rör de sjuka lemmarna och använder dem därför knappt eller använder dem inte alls.
Det är här "tvångsanvändning" -terapin kommer in: genom att tvinga patienten att använda den drabbade lemmen bör den i stor utsträckning återaktiveras. Detta kräver ansträngande träning av den delvis förlamade lemmen. Till exempel övar deltagarna specialrörelser i konstant repetition. Frekvent användning expanderar det område av hjärnan som är ansvarig för den delen av kroppen och skapar nya nervanslutningar.
"Tvingad användning" -terapi är mer lovande än konventionell sjukgymnastik vid behandling av motoriska misslyckanden efter en stroke.
Rehabilitering för sväljningsbesvär
Sväljstörningar (dysfagi) är en annan vanlig följd av stroke. Med rätt behandling bör den drabbade återfå förmågan att äta och dricka. Samtidigt bör risken för kvävning minskas. För att uppnå detta finns det tre olika terapimetoder som också kan kombineras med varandra:
- Återställande (återställande) procedurer: Med hjälp av stimulering, rörelse och sväljövningar görs ett försök att eliminera sväljstörningen. Detta kan uppnås till exempel om andra hjärnområden helt eller delvis tar över uppgiften för det skadade hjärnområdet.
- Kompenserande procedurer: Ändringar i hållning och sväljningsteknik är utformade för att minska risken för att patienten kvävs. Om matrester eller vätskor landar i lungorna uppstår hostaattacker, kvävningsattacker eller lunginflammation (aspirationspneumoni).
- Anpassningsförfaranden: Kosten är anpassad på ett sådant sätt att det är lättare för patienter med sväljningsbesvär att äta och dricka. Till exempel pureras maten och dryckerna förtjockas. Terapihjälpmedel som speciella drickskoppar eller specialbestick används som stöd.
Kognitiv rehabilitering
Kognitiv rehab efter en stroke försöker förbättra försämrade kognitiva funktioner som språk, uppmärksamhet eller minne. Precis som vid behandling av sväljsjukdomar kan rehabilitering också syfta till restitution, kompensation eller anpassning. Mycket olika terapimetoder används.
Exempelvis kan datorstödda träningsmetoder vara till hjälp vid uppmärksamhet, minne och synstörningar. När det gäller minnesstörningar kan inlärningsstrategier förbättra minnesprestanda och hjälpmedel som en dagbok erbjuder ett sätt att kompensera. Läkemedel används också i vissa fall.
Förebyggande av ytterligare stroke
När det är möjligt måste befintliga orsaker och riskfaktorer för stroke elimineras eller åtminstone minskas hos varje patient. Detta hjälper till att förhindra ytterligare stroke (sekundär profylax). För detta ändamål måste medicinering ofta tas för livet. Icke-läkemedelsåtgärder är också viktiga för sekundär profylax.
"Blodförtunnare" (trombocytaggregationshämmare): Efter en stroke orsakad av minskat blodflöde eller en TIA (”minislag”) får de flesta patienter så kallade trombocytfunktionshämmare. Dessa inkluderar till exempel acetylsalicylsyra (ASA) och klopidogrel. Dessa "blodförtunnare" hindrar trombocyter från att klumpa ihop sig till en plugg som sedan kan täppa till ett kärl igen. Om möjligt bör medicinen tas för livet.
Förresten: ASA kan orsaka magsår eller duodenalsår som en bieffekt. Berörda patienter måste därför ofta ta en så kallad protonpumpshämmare ("magskydd") utöver ASA.
Antikoagulantia (antikoagulantia): En stroke orsakad av minskat blodflöde (ischemisk stroke) eller en TIA ("mini stroke") uppstår ofta som ett resultat av förmaksflimmer. Med denna hjärtarytmi bildas mycket lätt blodproppar i hjärtat, som sedan förs bort av blodomloppet och blockerar ett kärl i hjärnan. För att förhindra att detta händer igen får strokepatienter med förmaksflimmer antikoagulantia i tablettform (orala antikoagulantia). Dessa läkemedel blockerar den komplicerade processen för blodpropp och därmed bildandet av blodproppar.
Kolesterolsänkande läkemedel: En av huvudorsakerna till stroke är förkalkning av blodkärlen (åderförkalkning). En del av kalciumavlagringarna på blodkärlens inre vägg är kolesterol. Efter en stroke orsakad av minskat blodflöde (ischemisk apoplexi) och efter en "mini-stroke" (TIA) får patienter därför vanligtvis kolesterolsänkande läkemedel från gruppen av statiner (CSE-hämmare). Dessa förhindrar att en befintlig åderförkalkning utvecklas ytterligare.
Vid stroke som orsakas av hjärnblödning förskrivs kolesterolsänkande läkemedel endast om det behövs och efter noggrann risk-nyttoanalys.
Antihypertensiva läkemedel (antihypertensiva läkemedel): Patienter med högt blodtryck måste ta långvariga antihypertensiva läkemedel efter en ischemisk stroke eller TIA. Detta ska förhindra ytterligare en stroke. Den behandlande läkaren beslutar från fall till fall vilket blodtryckssänkande medel som är mest lämpligt (ACE-hämmare, betablockerare, etc.) och vilket målblodtrycksvärde som syftar till.
Icke-läkemedelsåtgärder: Vissa riskfaktorer för ytterligare en stroke kan minskas (stödjande) även med icke-läkemedelsåtgärder. Vi rekommenderar till exempel att minska övervikt, regelbunden träning, en balanserad kost med lite animaliskt fett och avstå från nikotin och alkohol. En sådan livsstil hjälper bland annat att få högt blodtryck och kolesterolnivåer under kontroll. Detta minskar risken för ytterligare en stroke betydligt.
Stroke: Stroke Unit
Termen "strokeenhet" avser en särskild avdelning på ett sjukhus vars anställda är specialiserade på diagnos och akut behandling av personer med stroke. Vård på en sådan ”stroke -avdelning” har visat sig förbättra patientens chanser att överleva och minska risken för permanenta skador.
Patienterna stannar i strokeenheten i genomsnitt tre till fem dagar. Därefter förflyttas de till en annan avdelning (neurologisk avdelning, allmän avdelning) eller hänvisas direkt till en rehabiliteringsanläggning efter behov.
Det finns nu mer än 280 "strokeenheter" i Tyskland. De är certifierade av German Stroke Help.
Du kan läsa mer om detta i artikeln Stroke Unit.
Stroke: sjukdomsförlopp och prognos
I allmänhet gäller följande: Hjärnskadorna som orsakas av en stroke är desto allvarligare, desto större är det drabbade blodkärlet, som har blockerats eller spruckit. Men även små skador kan ha förödande effekter i särskilt känsliga hjärnregioner som hjärnstammen.
Ungefär en femtedel (20 procent) av alla strokepatienter dör inom de första fyra veckorna. Mer än 37 procent av de drabbade dör under det första året. Sammantaget efter stroke och cancer är stroke den tredje vanligaste dödsorsaken i Tyskland.
Av de strokepatienter som fortfarande lever efter ett år drabbas ungefär hälften av permanenta skador och är permanent beroende av hjälp utifrån. I Tyskland är det nästan en miljon människor.
En stroke hos barn har mycket goda chanser att återhämta sig. Det finns bra behandlingsalternativ för de små patienterna så att de flesta efter ett tag kan återgå till normala liv. Stroken lämnar en stor negativ inverkan på bara cirka tio procent av alla drabbade barn.
Stroke: konsekvenser
Många patienter har permanenta funktionsnedsättningar efter en stroke. Dessa inkluderar till exempel rörelsestörningar såsom en ostadig gång eller hemiplegi. Vissa patienter har svårt att samordna sina rörelser (som att skriva) eller utföra komplexa rörelser (som att öppna ett brev).
De möjliga konsekvenserna av en stroke inkluderar också språk- och talstörningar: Med en språkstörning har de drabbade problem med att formulera sina tankar (muntligt eller skriftligt) och / eller förstå vad andra säger till dem. Däremot försämras den motoriska artikulationen av ord vid en talstörning.
Andra vanliga konsekvenser av en stroke är till exempel nedsatt uppmärksamhet och minne, samt nedsatt syn och sväljning. Du kan läsa mer om detta i artikeln Stroke: Consequences.
Att leva med stroke
Efter en stroke är ingenting ofta detsamma som det var innan. Konsekvensskador som syn- och talstörningar samt hemiplegi kan påverka hela vardagen. Exempelvis efter en stroke kan körförmågan vara så allvarligt nedsatt att det är bättre för patienter att inte sitta bakom ratten. Men även de som tydligen är i form bör frivilligt informera körkortskontoret om stroke och lämna in en medicinsk rapport. Myndigheterna kan kräva ytterligare körlektioner eller ombyggnad av fordonet.
För yngre människor, efter en stroke, uppstår frågan om det är möjligt att återgå till arbetet eller omskolning är nödvändig. Även semesterresor kräver ofta särskilda kompromisser och justeringar efter en stroke.
Livet efter en stroke är också en utmaning för nära och kära. Det handlar om att stödja patienten i vardagen så mycket som möjligt, men inte befria honom från allt.
Du kan läsa mer om utmaningarna i vardagen efter en stroke i artikeln Att leva med stroke.
Förhindra stroke
Olika riskfaktorer bidrar till utvecklingen av stroke. Många av dem kan specifikt reduceras eller till och med elimineras helt. Detta förhindrar effektivt en stroke.
Till exempel är det viktigt att ha en balanserad kost med mycket frukt och grönsaker. Å andra sidan bör du bara konsumera fett och socker med måtta. Med denna hälsosamma kost förhindrar du kärlförkalkning (åderförkalkning) - detta är en av huvudorsakerna till stroke.
Regelbunden träning och sport håller också blodkärlen friska och förhindrar stroke. Om du är överviktig bör du gå ner i vikt. Överflödiga kilo ökar risken för högt blodtryck och åderförkalkning. Båda dessa främjar en stroke.
Ett annat bra tips för att förhindra stroke är att undvika nikotin och alkohol.
Läs mer om hur du kan minska risken för stroke i artikeln Att förebygga stroke.
Ytterligare information
Boka rekommendationer:
- Stroke: Livet efteråt: Experttips för personer med stroke och andra skador på centrala nervsystemet (Rainer Schulze-Muhr, CreateSpace Independent Publishing Platform, 2017)
- När slaget slog mig: Tillbaka till livet efter en stroke (Gabo, W. Zuckschwerdt Verlag, 2013)
Riktlinjer:
- S1 riktlinje "Akut terapi av ischemisk stroke" från German Society for Neurology
- S3 riktlinje "Sekundär profylax vid ischemisk stroke och övergående ischemisk attack" från German Stroke Society och German Society for Neurology
- S2k -riktlinje "Akut terapi vid ischemisk stroke - ändring 2015: rekanaliserande terapi" från German Society for Neurology
Stödgrupper
German Stroke Foundation
https://www.schlaganfall-hilfe.de//adressen-selbsthilfegruppen

.jpg)