Hypoplastiskt vänster hjärtsyndrom
Martina Feichter studerade biologi med ett valbart ämne apotek i Innsbruck och fördjupade sig också i en medicinsk växts värld. Därifrån var det inte långt till andra medicinska ämnen som fortfarande fängslar henne till denna dag. Hon utbildade sig till journalist vid Axel Springer Academy i Hamburg och har arbetat för sedan 2007 - först som redaktör och sedan 2012 som frilansskribent.
Mer om -experterna Allt -innehåll kontrolleras av medicinska journalister.
Hypoplastiskt vänster hjärtsyndrom (HLHS) är en allvarlig medfödd hjärtfel. Den vänstra halvan av hjärtat och huvudartären är underutvecklad (= hypoplast) eller har defekter. Resultatet är hjärtsvikt - hjärtat kan inte pumpa tillräckligt med blod runt kroppen. Om drabbade barn inte behandlas snabbt dör de. Läs mer om Hypoplastiskt vänster hjärtsyndrom här!
ICD -koder för denna sjukdom: ICD -koder är internationellt erkända koder för medicinska diagnoser. De finns till exempel i läkarbrev eller på intyg om arbetsoförmåga. F23
Kort överblick
- Vad är hypoplastiskt vänster hjärtsyndrom (HLHS)? En allvarlig medfödd hjärtfel där vänster kammare och den del av huvudartären som avgrenar sig från den är underutvecklade. Dessutom är hjärtklaffarna i hjärtans vänstra halva smalare eller stängda. Ibland följer andra defekter också med hypoplastiskt vänster hjärtsyndrom.
- Orsaker: flera förändringar (mutationer) i olika gener
- Effekter: Hjärtsvikt (hjärtsvikt), vilket innebär att för lite blod pumpas in i kroppen. Om det inte behandlas är HLHS dödligt inom en kort tid efter födseln.
- Symtom: t.ex. snabb andning, andfåddhet, blek kall hud, svag puls, blåaktig missfärgad hud och slemhinnor
- Diagnos: med hjälp av hjärt -ultraljud; hjärtkateterisering är sällan nödvändig
- Behandling: Medicin för att överbrygga tiden till flerstegsoperation eller en hjärttransplantation kan möjliggöra överlevnad på längre sikt.
Vad är hypoplastiskt vänster hjärtsyndrom (HLHS)?
Hypoplastiskt vänster hjärtsyndrom (HLHS) är en allvarlig medfödd hjärtfel. Det påverkar främst den vänstra halvan av hjärtat och huvudartären (aorta) som avgrenar sig från det. HLHS orsakar hjärtsvikt (hjärtsvikt), vars konsekvenser leder till döden utan snabb behandling.
Om bara en hjärtkammare (ventrikel) är fullt utvecklad, som i HLHS, talar läkare också om ett enkammars hjärta eller ett univentrikulärt hjärta.
I detalj kännetecknas hypoplastiskt vänster hjärtsyndrom av en kombination av följande missbildningar:
Underutveckling av vänster kammare: Den vänstra kammaren är kraftigt underutvecklad (hypoplastisk), dvs mycket liten. Som ett resultat är det knappast eller inte möjligt att fullgöra sin uppgift - nämligen att pumpa blod in i den förgrenade huvudartären (aorta) och därmed vidare in i kroppen (magorgan, armar, ben, etc.).
Underutveckling av den stigande aortan: Den stigande aortan ("stigande" aorta) är den första delen av huvudartären (aorta) som sträcker sig från vänster kammare. Hon är inte heller ordentligt utbildad på HLHS.
Underutveckling av isthmus aortae: Isthmus aortae är en naturlig flaskhals i aorta vid övergången mellan aortabågen (andra delen av aorta) och den nedåtgående aorta ("fallande" aorta; tredje delen av aorta).
Svår förträngning (stenos) eller ocklusion (atresi) av hjärtklaffar: mitralventilen (mellan vänster förmak och vänster kammare) och aortaklaffen (mellan vänster kammare och aorta) påverkas. Beroende på typ av hjärtklaffsdefekt finns det fyra undergrupper av hypoplastiskt vänster hjärtsyndrom, såsom MA / AoA (mitral- och aortaklaffatresi) eller MS / AoA (mitralventilstenos och aortaklaffatresi)
Ibland åtföljs hypoplastiskt vänster hjärtsyndrom av andra missbildningar i hjärtat och blodkärlen, såsom en ventrikelseptaldefekt: I denna typ av hjärtfel är septum mellan hjärtets två kamrar inte helt stängd. Eller det finns också missbildningar av kranskärlen. Vissa HLHS-barn har också andra avvikelser utanför hjärtat, såsom en icke-kontinuerlig matstrupe eller en underutvecklad tolvfingertarm (esofagus eller duodenal atresi).
Hypoplastiskt vänster hjärtsyndrom förekommer i upp till tio procent av fallen i samband med genetiska syndrom som trisomi 21 (Downs syndrom) eller Turners syndrom.
Hypoplastiskt vänster hjärtsyndrom: frekvens
Hypoplastiskt vänster hjärtsyndrom är sällsynt: det drabbar ungefär ett till tre barn av 10 000 levande födda barn. Pojkar drabbas oftare än flickor.
Hypoplastiskt vänster hjärtsyndrom står för cirka en till två procent av alla medfödda hjärtfel. Det är dock en av de vanligaste orsakerna till hjärtsvikt (hjärtsvikt) hos nyfödda. HLHS är också den vanligaste orsaken till hjärtrelaterad död hos spädbarn under livets första vecka.
Vad händer på HLHS?
Hypoplastiskt vänster hjärtsyndrom har allvarliga konsekvenser: underutvecklingen och missbildningar av vänster hjärthalva gör det mer eller mindre oförbrukbart. Den högra halvan av hjärtat måste ta på sig sin uppgift: att pumpa blodet till kroppens cirkulation. Detta är bara möjligt utan problem för barn fram till strax efter födseln, eftersom de har "kortslutningar" i blodet:
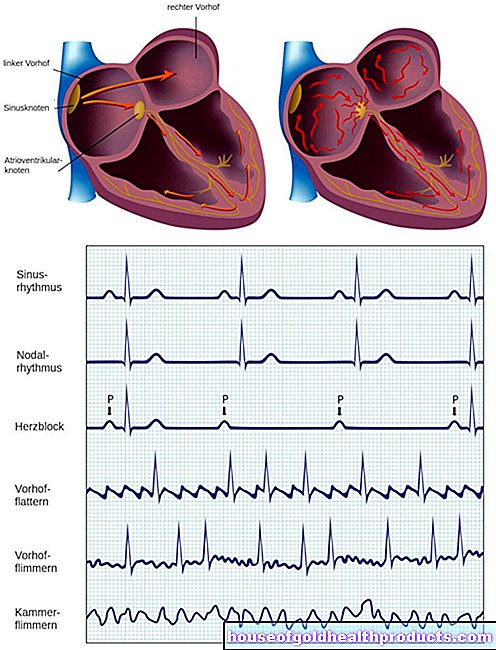
Ductus arteriosus och foramen ovale
Ductus arteriosus är en direkt kärlförbindelse hos det ofödda barnet mellan lungartären (härstammar från höger kammare och leder in i lungcirkulationen) och aorta - närmare bestämt den "fallande" aorta (aorta descendens), som leder in i kroppen omlopp. Det är viktigt för fostrets blodcirkulation:
Barnets lungor behöver inte och kan ännu inte fullgöra sin funktion i livmodern (dvs. ladda blodet med syre). Istället levererar modern syresatt blod till fostret. Den passerar genom navelsträngen in i barnets sämre vena cava och vidare till höger förmak. Därifrån rinner den genom höger kammare in i lungartären. Här styrs endast en liten del av blodet in i de fortfarande "avstängda" lungorna. Istället transporteras det mesta via ductus arteriosus direkt in i huvudartären (aorta) och därmed vidare in i kroppens cirkulation.
Foramen ovale kan också användas för att kringgå lungorna, som bara börjar fungera efter födseln: Detta är en naturlig liten öppning i förmaks septum hos fostret (ofödda från 9: e graviditetsveckan till födseln). Genom denna öppning kan en del av det syrerika navelsträngsblodet flöda direkt från höger till vänster förmak och därmed matas in i kroppens cirkulation.
Efter förlossningen försvinner ”kortslutningarna”
De första dagarna efter förlossningen stänger ductus arteriosus och lungcirkulationen expanderas: blodet som strömmar från höger kammare in i lungartären når nu lungorna helt, där det laddas med syre via inandningsluften. Den återvänder sedan till hjärtat via lungvenerna, till hjärtans vänstra sida, som den sedan pumpar in i kroppens cirkulation - åtminstone hos spädbarn utan HLHS.
Foramen ovale stänger vanligtvis också av sig själv strax efter födseln. Ibland förblir den delvis eller helt (öppen foramen ovale).
HLHS: Efter förlossningen är "kortslutningar" avgörande för överlevnad
En öppen ductus arteriosus och en öppen oval form säkerställer överlevnad för nyfödda med HLHS: syreberikat blod, som kommer från den nu expanderade lungan och rinner in i vänstra förmaket, kan nå det högra förmaket via det öppna foramenoval. Där blandas det med deoxygenerat blod från kroppen.
Hjärtat fortsätter att pumpa detta "blandade blod" i lungorna via höger kammare. Därifrån strömmar en del av blodet genom den fortfarande öppna ductus arteriosus in i kroppens cirkulation och upprätthåller därmed tillförseln av organen och andra vävnader.
Stängning av ductus arteriosus kort efter födseln har därför dramatiska konsekvenser om hypoplastiskt vänster hjärtsyndrom förekommer. Den underutvecklade vänstra kammaren kan knappast eller inte alls behålla kroppens cirkulation.
Som ett resultat av stängningen av foramen ovale backar blodet i vänstra förmaket också in i lungorna eftersom det inte längre kan strömma in i det högra förmaket. Men höger kammare fortsätter att pumpa blod till lungorna. Mängden blod i lungorna ökar snabbt och andningen försämras märkbart.
Hypoplastiskt vänster hjärtsyndrom: symptom
Hypoplastiskt vänster hjärtsyndrom manifesterar sig med symtom så snart ductus arteriosus börjar stänga efter födseln (HLHS -barn verkar därför vanligtvis friska direkt efter förlossningen). Berörda barn utvecklar snabbt tecken på kardiogen chock (= chock som har sitt ursprung i hjärtat):
- snabb andning
- Andnöd
- svag puls
- blekhet
- blåaktig missfärgning av hud och slemhinnor (cyanos)
- låg kroppstemperatur (hypotermi)
- metabolisk acidos (metabolisk acidos)
- Apati (slöhet)
- minskad eller frånvarande urinering (oliguri eller anuri) - så knappt några blöta blöjor
På grund av underutveckling och missbildningar av vänster hjärthalva och aorta hamnar för lite syrerikt blod i kroppens cirkulation. Dessutom fortsätter blodflödet till lungorna att öka genom olika mekanismer. Det gör en enorm belastning på andningen.
Om cirkulationssituationen fortsätter att försämras finns risk för hjärta och hjärninfarkt (stroke på grund av minskat blodflöde). Skador på andra organ (såsom lever, tarmar) kan också uppstå på grund av otillräcklig blodtillförsel.
Om ductus arteriosus inte öppnas igen omedelbart så att den högra halvan av hjärtat kan fortsätta pumpa blod i kroppens cirkulation via denna "kortslutning", åtminstone tills vidare, kommer barnet att dö av kardiovaskulärt misslyckande!
Om en nyfödd visar symptom enligt ovan, misstänks hypoplastiskt vänster hjärtsyndrom. Detta gäller särskilt om blodets metaboliska acidos (metabolisk acidos) förvärras efter administrering av syre - ett vanligt och karakteristiskt tecken på HLHS. Ibland tolkas symtomen inledningsvis som en "anpassningsstörning". Om du är orolig för ditt barn är det bäst att prata med barnläkaren igen.
Hypoplastiskt vänster hjärtsyndrom: diagnos
Efter varje förlossning lyssnar barnläkare bland annat på hjärtat och mäter syremättnaden i blodet (pulsoximetri). I HLHS är dessa undersökningar dock ofta normala till en början.
Ett hypoplastiskt vänster hjärtsyndrom kan bevisas på ett tillförlitligt sätt med hjälp av en ultraljudsundersökning (ekokardiografi). Med deras hjälp kan läkaren bedöma hur uttalad underutveckling och missbildningar av vänster hjärthalva och aorta är och vilken subtyp av HLHS som finns. En undersökning med hjälp av en hjärtkateter är endast sällan nödvändig för diagnosen (läs mer om detta förfarande här).
Ytterligare studier ger information om effekterna och möjliga följdskador av hypoplastiskt vänster hjärtsyndrom. Till exempel visar olika blodvärden hur uttalad metabolisk dysfunktion (hyperaciditet) är. Förstoring av hjärtmuskeln (kardiomegali), som vanligtvis förekommer vid hypoplastiskt vänster hjärtsyndrom, kan ses på röntgenstrålar (bröströntgen)-liksom ett förstorat mönster av lungkärl. Röntgenbilden kan också visa en ansamling av vätska i lungorna (lungödem).
Hos de flesta drabbade barn upptäcks hypoplastiskt vänsterhjärtsyndrom i livmodern - under en av de ultraljudsundersökningar som tillhandahålls under graviditeten eller en ultraljudsundersökning av fostret. Läkare inleder sedan behandling för HLHS omedelbart efter förlossningen.
Hur behandlas hypoplastiskt vänster hjärtsyndrom?
Läkare flyttar omedelbart spädbarn med hypoplastiskt vänster hjärtsyndrom till en nyfödd intensivvårdsavdelning eller en intensivvårdsenhet för barn med hjärtsjukdom. Där kan du inte bara övervaka det kontinuerligt utan också stabilisera det tills en operation är möjlig.
Fram till dess måste du hålla ductus arteriosus öppen: För att göra detta ges barnet en infusion med prostaglandin E1 (PEG1). Denna aktiva ingrediens kan förhindra att kortslutningsförbindelsen mellan lungartären och huvudartären stängs eller helt kan öppna kortslutningen igen.
Om läkare redan har upptäckt hjärtfelet i livmodern ges den nyfödda prostaglandininfusionen direkt efter födseln.
Dessutom stabiliseras och behandlas spädbarn med HLHS efter behov. Allvarligt sjuka barn kan behöva mekanisk ventilation för att säkerställa syretillförsel till den lilla kroppen. Ibland behöver en HLHS -baby också medicin för att förbättra kardiovaskulär funktion.
Kirurgi i tre steg
För den fortsatta överlevnaden av spädbarn med hypoplastiskt vänster hjärtsyndrom rekommenderar läkare vanligtvis ett kirurgiskt ingrepp i flera steg: hjärtat och kärlen nära hjärtat (såsom aorta, lungartär) "ombyggs" i tre ingrepp. Som ett resultat kan den högra kammaren i framtiden ta över funktionen hos den underutvecklade vänstra kammaren: Den pumpar syrerikt blod från lungorna in i kroppens cirkulation.
Det "använda", syrefattiga blodet som strömmar tillbaka från organen rinner direkt in i lungorna via en avledning utan pumpstöd från hjärtat. Efter de tre interventionerna fungerar lungorna och kroppens blodcirkulation praktiskt taget separat från varandra med endast en hjärtkammare som "motor" (Fontans cirkulation).
Schemat för det trestegs kirurgiska ingreppet:
- 1: a etappen (Norwood -proceduren / Norwood -operation I, alternativt: hybridterapi): under livets första vecka
- 2: a etappen (dubbelriktad Glenn eller Hemi-Fontan procedur, även kallad Norwood operation II): vid tre till sex månaders ålder
- Tredje steget (Fontan -proceduren, även Norwood OP III): vid 24 till 36 månaders ålder
Hjärttransplantation
I särskilt allvarliga fall är en hjärttransplantation ibland det bättre valet av behandling för hypoplastiskt vänster hjärtsyndrom än kardiovaskulär ombyggnad i tre steg. Tills ett lämpligt donatorhjärta är tillgängligt fortsätter läkare att använda prostaglandininfusioner (och andra nödvändiga åtgärder) för att hålla barnet vid liv. Tyvärr fungerar detta inte alltid eftersom utbudet av givarhjärtan är begränsat. Ungefär 20 procent av barnen med HLHS dör i väntan på en transplantation.
Vissa barn med ett kammarhjärta utvecklar uttalad hjärtinsufficiens över tid, även efter en operation. I dessa fall är ofta också en hjärttransplantation nödvändig.
Bor med HLHS
Ett hypoplastiskt vänster hjärta kräver att vissa människor tar långvariga antikoagulantia för att förhindra att blodproppar bildas. Många barn behöver också ett eller flera läkemedel för att hjälpa deras hjärta att fungera.
Vissa barn med HLHS måste ta antibiotika före tandläkare eller vissa operationer (t.ex. i luftvägarna). Detta för att förhindra bakteriell inflammation i hjärtats innerfoder (endokardit), som kan uppstå som ett resultat av sådana ingrepp.
Barn som har transplanterat ett donatorhjärta måste ta immunsuppressiva medel för livet - läkemedel som undertrycker immunsystemet så att det inte avvisar det främmande organet. Som en bieffekt är de drabbade mer benägna att infekteras. Dessutom orsakar immunsuppressiva patologiska förändringar i kärlen som försörjer hjärtat (kranskärlen) hos många barn under de första fem åren. Då kommer en ny hjärttransplantation att bli nödvändig.
HLHS: Komplikationer
Vissa barn får arytmier. Om hjärtat slår för långsamt kan en pacemaker vara nödvändig. Men ett opererat HLHS -hjärta kan också slå mycket snabbt. I dessa fall kan medicinering också hjälpa. Läkare kan utplåna en viss del av hjärtmuskeln (ablation) så att de elektriska impulserna kan spridas igen regelbundet.
En möjlig följd av HLHS - även efter en lyckad operation - är ett försvagat hjärta med en kammare. Å andra sidan kan medicinering fungera i milda former. Ibland behövs dock en hjärttransplantation.
Efter en HLHS -operation ändras tryckförhållandena i blodcirkulationen. Till exempel ökas trycket i vena cava. Som ett resultat flyr proteiner från blodet in i tarmarna, där de orsakar diarré (proteinförlustsyndrom / enteropati). Barn med hypoplastiskt vänster hjärtsyndrom kan utveckla denna komplikation när de åldras. Som ett resultat inträffar proteinförlust hos vissa människor bara i tonåren.
Lungorna, närmare bestämt bronkierna, kan också påverkas av denna typ av händelse (bronkit fibroplastica). Berörda barn lider av det läckta proteinet och den fibrinhaltiga vätskan, starka hostanfall och utvecklar ibland allvarliga andningsproblem. Läkarna försöker sedan lindra symtomen genom olika undersökningar och åtgärder. En proteinrik kost kan vara till hjälp eller nödvändig om för mycket protein går förlorat.
Utvecklingsstörningar är ofta förknippade med hypoplastiskt vänster hjärtsyndrom. Det är därför viktigt att barnen vårdas permanent av specialistläkare och att de får riktat tidigt stöd.
Livskvalitet för barn med HLHS
Den allmänna livskvaliteten skiljer sig från fall till fall. Vissa HLHS -barn kan leva nästan normalt (lek, dagis, skola, lätt träning). Andra har upprepade gånger drabbats av allvarliga prestationsförluster. Men den fysiska prestationen hos personer med hypoplastiskt vänster hjärtsyndrom är vanligtvis begränsad jämfört med friska människor.
HLHS: förväntad livslängd
Förloppet och prognosen för hypoplastiskt vänster hjärtsyndrom beror till stor del på hjärtfelets typ och svårighetsgrad och behandlingstiden. HLHS är definitivt livshotande: Om ett barn föds med HLHS beror dess omedelbara överlevnad på att ductus arteriosus hålls öppen eller öppnas igen tills barnet opereras (eller får ett nytt hjärta). Om den lämnas obehandlad dör den inom några dagar till veckor.
Hur förväntad livslängd och långsiktig prognos kommer att se ut vid ett opererat hypoplastiskt vänster hjärtsyndrom kan inte exakt förutses. Enligt olika studier lever 50 till 80 procent av drabbade barn fortfarande efter fem år. Den 10-åriga överlevnadsgraden anges som cirka 50 till 70 procent.
Den 5-åriga överlevnadsfrekvensen efter en hjärttransplantation liknar den efter den kirurgiska proceduren i flera steg.
Majoriteten av barn med HLHS idag kommer sannolikt att kunna nå vuxen ålder tack vare förbättrade behandlingar. Men om hypoplastiskt vänster hjärtsyndrom uppstår som en del av ett genetiskt syndrom (som trisomi 21, Turners syndrom) eller tillsammans med andra missbildningar förvärras prognosen.
Tagg: diet sjukhus påfrestning