Konstgjord befruktning
Nicole Wendler har en doktorsexamen i biologi inom onkologi och immunologi. Som medicinsk redaktör, författare och korrekturläsare arbetar hon för olika förlag, för vilka hon presenterar komplexa och omfattande medicinska frågor på ett enkelt, koncist och logiskt sätt.
Mer om -experterna Allt -innehåll kontrolleras av medicinska journalister.För många barnlösa par är artificiell befruktning ett utmärkt tillfälle att bli gravid trots en fertilitetsstörning. Läkare stöder spermier och äggceller på väg till varandra. Vilken assisterad reproduktionsteknik (ART) som är mest lämplig beror på parets individuella situation. Få en överblick över metoderna, chanserna att lyckas och riskerna med artificiell befruktning här.

Vad är artificiell befruktning?
Begreppet artificiell befruktning omfattar ett antal fertilitetsbehandlingar. I princip hjälper reproduktionsmedicin lite med assisterad reproduktion så att äggcellen och spermierna lättare hittar varandra och smälter ihop framgångsrikt.
Konstgjord befruktning: metoder
Det finns tre metoder för artificiell insemination:
- Spermaöverföring (insemination, intrauterin insemination, IUI)
- In vitro -befruktning (IVF)
- Intracytoplasmatisk spermierinjektion (ICSI)
Förutom överföring av sperma sker konstgjord insemination utanför kvinnokroppen. Således måste spermier och äggceller först avlägsnas från kroppen och bearbetas därefter.
Vidare information
Du kan läsa mer om processen samt fördelarna och nackdelarna med de enskilda metoderna i artiklarna Insemination, IUI, IVF och ICSI.
Cykelövervakning
I många fall sker cykelövervakning före artificiell insemination. Detta innebär att läkare noggrant undersöker processerna i kvinnokroppen för en menstruationscykel. För detta måste kvinnan vanligtvis dyka upp för tre till fyra ultraljudsbesök och blodprov. Å ena sidan tjänar cykelövervakning till att spåra orsaken till oönskad barnlöshet. Å andra sidan hjälper fynden läkaren att hitta rätt behandling för ett par (t.ex. genom hormonbehandling).
Hur fungerar artificiell befruktning?
Processen med artificiell befruktning beror på de organiska orsakerna till infertiliteten. Först efter en exakt diagnos kan läkaren bestämma vilket förfarande som är mest lämpligt.
Även om varje reproduktionsteknik fungerar något annorlunda i detalj kan följande steg skiljas i dem alla:
Samling av spermier
För att hjälpa till med befruktningen behöver läkare spermier. Extraktionen eller extraktionen kan ske på olika sätt. Vilket av dessa som väljs i varje enskilt fall avgörs av det enskilda fallet. I princip är följande möjliga:
- onani
- kirurgiskt avlägsnande från testikeln (TESE, testikelns spermiextraktion)
- kirurgiskt avlägsnande från epididymis (MESA, mikrokirurgisk epididymal spermaspiration)
Du kan ta reda på hur spermieceller extraheras från testiklarna eller epididymis i artikeln TESE och MESA.
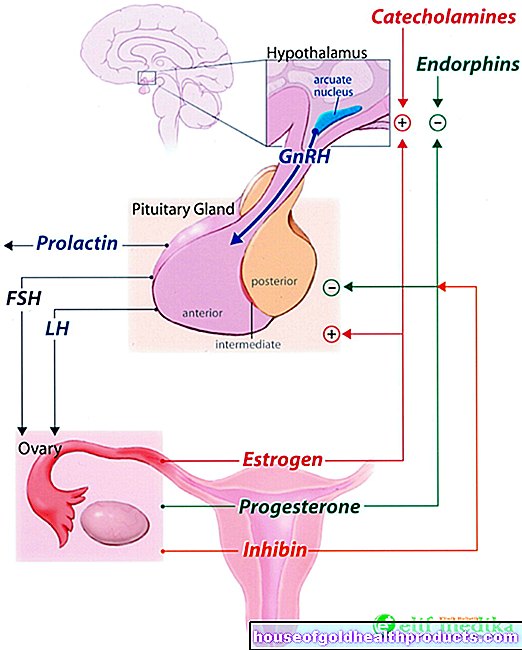
Hormonell stimuleringsbehandling
För att äggcellerna ska bli mogna för artificiell insemination måste kvinnan ibland genomgå hormonbehandling. Det finns olika metoder (stimuleringsprotokoll) som kan övervägas här. Efter att ha undersökt äggstockarna och bestämt hormonnivåerna väljer läkaren ett lämpligt protokoll. Under behandlingen använder han ultraljud och hormonanalys för att kontrollera tillväxt och mognad hos folliklarna.
Viktiga stimuleringsprotokoll är det korta och det långa protokollet:
Kort protokoll
Det korta protokollet tar cirka fyra veckor. Från den andra eller tredje dagen i cykeln injicerar patienten dagligen det stimulerande hormonet (FSH eller hMG = humant menopausalt gonadotropin) under huden. Hon kan också be sin partner att ge henne den färdiga injektionssprutan. Från ungefär den sjätte dagen i stimuleringscykeln administreras också hormonet GnRH (gonadotropinfrisättande hormon). Det förhindrar spontan ägglossning ("nedreglering").
Om läkaren under kontrollen cirka tio dagar efter behandlingsstart konstaterar att folliklarna har mognat bra, ger han kvinnan hormonet hCG (humant koriongonadotropin). Det utlöser ägglossning. Efter 36 timmar - strax före ägglossningen - avlägsnas folliklarna genom punktering.
Långt protokoll
Det långa protokollet sträcker sig över sex veckor. I den föregående cykeln mellan den 21: a och 23: e dagen injiceras kvinnan med en GnRH -agonist som depåberedning. Det hämmar frisättningen av kroppens egna fertilitetshormoner, vilket förhindrar spontan ägglossning i den efterföljande cykeln ("nedreglering"). Efter tio till 15 dagar, när den nya cykeln börjar, börjar den faktiska hormonstimuleringen: Precis som med det korta protokollet består den av dagliga injektioner av FSH eller hMG. Om tillräckligt med folliklar har mognat efter cirka nio till tolv dagar, utlöser läkaren ägglossning med en hCG -injektion. 36 timmar senare - strax före ägglossningen - tar han bort folliklarna.
Beroende på protokollet kan hormonstimulering också ske med tabletter eller med en kombination av sprutor och tabletter.
Ägghämtning (närmare bestämt: follikulär punktering)
Följande alternativ för att ta bort äggcellerna eller folliklarna är tillgängliga:
- Samling av mogna äggceller (follikelpunktion efter hormonbehandling)
- Borttagning av omogna äggceller (IVM, in-vitro-mognad)
Mer information
Du kan ta reda på hur omogna äggceller kan användas vid artificiell insemination i artikeln In Vitro Mognad.
Embryoöverföring
Efter artificiell insemination utanför kroppen (ICSI, IVF) är överföringen av de befruktade äggcellerna till livmodern det viktigaste steget på vägen mot graviditet. Om detta händer inom tre dagar efter befruktningen kallas det för embryoöverföring.
Med en liberal tolkning av embryoskyddslagen är det möjligt att odla flera befruktade äggceller. Högst två embryon får dock överföras efter en odlingsperiod på upp till sex dagar. Överskott av embryon som kan utvecklas kan frysas (kryokonserveras) och embryonala stadier som inte kan utvecklas kan kasseras, men det finns ingen entydig rättssäkerhet för denna allmänt praktiserade mellanväg.
Den bästa tiden för överföringen kan ske från person till person.
Blastocystöverföring
Om det finns fler äggceller tillgängliga kan det vara vettigt att vänta lite längre. Tack vare utvecklingen av nya näringslösningar kan äggcellerna fortsätta att växa utanför kvinnokroppen i upp till sex dagar.
Cellerna delar sig efter befruktning och äggcellerna utvecklas till blastomerer inom de tre första dagarna, som sedan når blastocyststadiet runt den femte dagen. Endast 30 till 50 procent av alla befruktade celler kommer hit. Om överföringen sker fem till sex dagar efter befruktningen kallas det en blastocystöverföring.
Chansen att dessa cellstrukturer implanterar sig i livmodern är vanligtvis bättre än med en embryoöverföring. Eftersom den längre tiden utanför kroppen kan en bristfällig eller felaktig utveckling upptäckas tidigt, så att eventuellt olämpliga cellstrukturer inte används i första hand - dvs införs i livmodern. I en direkt jämförelse av graviditetsgraden av embryo- och blastocystöverföring kan dock knappast några skillnader hittas.
Vem är artificiell befruktning lämplig för?
Konstgjord befruktning hjälper par med fertilitetsproblem (män och / eller kvinnor) och lesbiska par att skaffa barn. Konstgjord insemination erbjuder också cancerpatienter före kemoterapi eller strålterapi chansen att senare vilja skaffa barn.
Konstgjord befruktning: krav
I Europa är artificiell befruktning bäst reglerad för gifta heterosexuella par. Förutom ett permanent partnerskap måste ett par uppfylla andra krav, till exempel:
- tydlig medicinsk indikation
- Obligatorisk rådgivning om artificiell insemination (assisterad reproduktionsteknik, ART)
- HIV -test
- Rubella och vattkoppor vaccination
- Rekommenderas: test för toxoplasmos, klamydia, hepatit
Konstgjord insemination: Lesbiska par
Vissa fertilitetscentraler och spermier i Tyskland och Österrike gör det möjligt för homosexuella kvinnor att få artificiell insemination i form av insemination. Förutsättningen är att de är gifta och tecknar ett behandlingskontrakt som föreskriver underhållsbidrag och adoption av den andra mamman. Paren rekommenderas vanligtvis att använda givarsperma från någon annans donator för att utesluta framtida rättsliga anspråk. I princip är dock befruktning också möjlig med ett prov från en privat givare. I Schweiz nekas homosexuella par möjligheten till artificiell befruktning.
Konstgjord insemination: Ensamstående kvinnor
För anonym spermadonation är ett permanent partnerskap, helst med ett vigselbevis, obligatoriskt i Tyskland, Österrike och Schweiz. Kvinnor utan partner har liten chans till artificiell insemination - ensamstående kvinnor som vill skaffa barn i det här landet kommer att få svårt att hitta en läkare eller en spermbank för artificiell insemination. Orsaken är lagliga gråzoner. För ensamstående kvinnor från Tyskland, Österrike och Schweiz är därför länder som Danmark, där anonym spermadonation är tillåten, attraktiva. Eller så försöker de en så kallad själv- eller heminsemination.
Artificiell befruktning: Chanser att lyckas
In vitro -fertilisering fungerar inte med alla par. Ibland är det en stenig väg med misslyckade försök, motgångar, psykologisk och fysisk stress. Vissa par håller sitt drömbarn i sina armar någon gång, medan för andra når konstgjord befruktning sina gränser.
Chanserna minskar med kvinnans ålder
In vitro fertilisering fungerar bäst hos kvinnor upp till 35. Därefter sjunker graviditeten snabbt och går till noll hos kvinnor över 45 år. Anledningen till detta är äggcellernas kvalitet, som minskar med åldern. Ju äldre kvinnan är, desto högre är risken för missfall och missbildningar. Om trenden mot att bilda familj vid ett senare tillfälle fortsätter och äggdonation förblir förbjuden kan frysning av egna ägg och spermier i unga år (social frysning) bli viktigare.
ytterligare information
Du kan läsa mer om att frysa äggceller i ung ålder och varför metoden ännu inte har etablerat sig i vissa länder i artikeln Social Freezing.
Artificiell befruktning: Möjligheter efter metod
Huruvida artificiell befruktning är framgångsrik beror på olika faktorer - förutom individuella parametrar som typen av fertilitetsstörning, ålder och psykologisk stress inkluderar detta också den metod som används. Födelsetalen per behandlingscykel kan bara uppskattas grovt för varje teknik och varierar mellan 10 och i bästa fall 20 procent, beroende på metod.
Riktlinjer: Artificiell insemination i Tyskland, Österrike och Schweiz
Om graviditeten inte inträffar efter flera försök till befruktning är det deprimerande och svårt för paret att acceptera. Men även medicinen har ibland sina gränser - fysiskt, metodiskt och juridiskt. Inte allt som är tekniskt möjligt är också tillåtet i Tyskland, Österrike och Schweiz.
Lagliga föreskrifter (t.ex. embryoskyddslagen i Tyskland) anger vilka metoder och ingrepp läkaren får utföra i dessa länder. Detta för att undvika kommersiell och oetisk användning. Enligt lagen är ett embryo en befruktad, livskraftig äggcell. Graviditet med en surrogatmamma, make som avlidit med spermier och könsval för spermier (med undantag för allvarliga genetiska ärftliga sjukdomar) är inte tillåtet för artificiell insemination i Tyskland, Österrike och Schweiz. I Österrike är graviditet med främmande äggceller (äggdonation) tillåten under vissa förhållanden (t.ex. åldersgräns för moderskap), men inte i Tyskland och Schweiz.
Fördelar och nackdelar med artificiell insemination
Det finns olika risker och komplikationer i samband med artificiell insemination. Följande problem kan uppstå:
- Överstimuleringssyndrom
- bakteriell infektion
- Skada på urinblåsan, tarmarna och blodkärlen från punktering
- Multipelgraviditet: Par måste vara klara - tvillingar är sällsynta med artificiell insemination, eftersom två embryon vanligtvis används. Dessutom har tvillingar ofta för tidiga och kejsarsnitt.
- något ökad missfall (mest på grund av kvinnornas högre ålder)
- mental stress
Trots alla risker och komplikationer erbjuder konstgjord befruktning naturligtvis en stor fördel - chansen att uppfylla önskan om att få barn trots en fertilitetsstörning, cancer eller homosexuellt partnerskap.
Tagg: hud ouppfylld önskan att skaffa barn parasiter










.jpg)